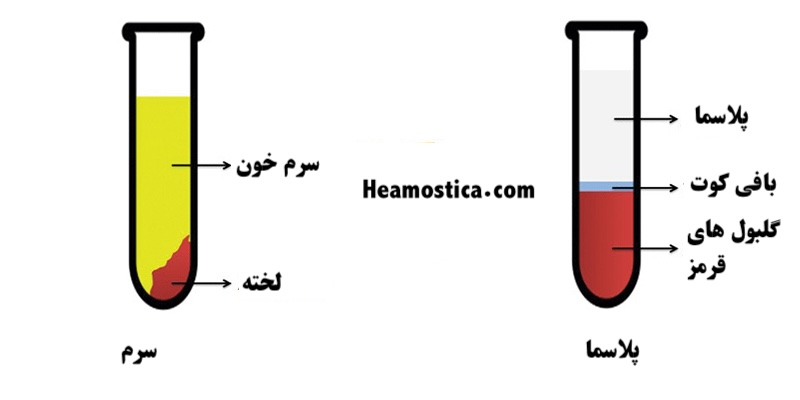
آیا میدانید چرا برخی تستهای آزمایشگاهی به سرم نیاز دارند و برخی دیگر به پلاسما؟
در نگاه اول ممکن است سرم و پلاسما بسیار شبیه به هم به نظر برسند؛ اما همین دو مایع ، تفاوتهای کلیدی دارند که بر دقت و صحت نتایج آزمایشگاهی تأثیر مستقیم می گذارند. درک این تفاوتها یکی از مهارتهای پایهای در علوم آزمایشگاهی است. این مقاله با هدف ارائهی تحلیلی دقیق از تفاوتهای ساختاری، روشهای تهیه و کاربردهای آزمایشگاهی سرم و پلاسما برای کارشناسان علوم آزمایشگاهی تدوین شده است.
پلاسما: ماتریکس مایع خون
پلاسما، بخش مایع غیر سلولی خون کامل است که حدود ۵۵٪ از حجم خون را تشکیل میدهد. ترکیبات اصلی آن شامل:
- آب (~۹۲-۹۳٪)
- پروتئینها (آلبومین، گلوبولینها، فیبرینوژن و فاکتورهای انعقادی)
- الکترولیتها (Na⁺، K⁺، Ca²⁺، Cl⁻)
- متابولیتها (گلوکز، لیپیدها، اوره)
- هورمونها و گازهای محلول (O₂، CO₂)
روش تهیه: خون در لولههای حاوی ضدانعقاد (مانند سیترات سدیم، EDTA یا هپارین) جمعآوری شده و با سانتریفیوژ (معمولاً ۱۵۰۰-۲۰۰۰ g به مدت ۱۰ دقیقه) جداسازی میشود. پلاسما در فاز فوقانی باقی میماند و حاوی تمام فاکتورهای انعقادی، از جمله فیبرینوژن، است.
🧪 مثال کاربردی: در بیماریهایی مانند هموفیلی، برای بررسی سطح فاکتورهای انعقادی (مانند فاکتور VIII یا IX)و همچنین برای انجام تست های PT و PTT از پلاسما استفاده میشود.
سرم: بخش مایع خون پس از لخته شدن
سرم، مایع حاصل از خون لختهشده است که فاقد فیبرینوژن و سایر فاکتورهای انعقادی مصرفشده در فرایند لخته شدن (مانند فاکتورهای II، V، VIII) است. ترکیبات باقیمانده شامل آلبومین، گلوبولینها، الکترولیتها، آنزیمها، هورمونها و متابولیتها مشابه پلاسما هستند.
روش تهیه: خون بدون ضدانعقاد در لولههای ساده (یا حاوی ژل جداکننده) جمعآوری شده و در دمای اتاق (۲۰-۲۵°C) به مدت ۲۰-۳۰ دقیقه برای لخته شدن نگهداری میشود. پس از سانتریفیوژ (۱۵۰۰-۲۰۰۰ g، ۱۰ دقیقه)، سرم از لخته جدا میشود.
🧪 مثال کاربردی: در بررسی عملکرد تیروئید، سرم خون برای اندازهگیری TSH و T4 ترجیح داده میشود، چرا که وجود فیبرینوژن در پلاسما میتواند بر دقت تستهای ایمونوشیمیایی تأثیر منفی بگذارد.
مقایسهی سرم و پلاسما
| پلاسما | سرم | ویژگی |
| خون با ضدانعقاد، سانتریفیوژ | خون بدون ضدانعقاد، لخته شدن، سانتریفیوژ | روش تهیه |
| موجود | غایب | فیبرینوژن |
| موجود (II، V، VII، VIII، IX، X) | مصرفشده یا حذفشده | فاکتورهای انعقادی |
| سریعتر (~۱۰ دقیقه) | طولانیتر (~۳۰-۴۰ دقیقه) | زمان تهیه |
| بیشتر (۵۵٪ حجم خون) | کمتر (به دلیل حذف فیبرین) | حجم بهدستآمده |
| تستهای انعقادی، بیومارکرهای محلول | بیوشیمی، سرولوژی، ایمونولوژی | کاربرد آزمایشگاهی |
| بله | خیر | مناسب برای تست انعقادی |
اهمیت انتخاب نمونه در آزمایشگاه تشخیص طبی
انتخاب صحیح نمونه (سرم یا پلاسما) برای اطمینان از صحت نتایج آزمایشگاهی حیاتی است. حضور فیبرینوژن و فاکتورهای انعقادی در پلاسما آن را برای ارزیابیهای انعقادی و تست هایی مانند زمان پروترومبین (PT)، زمان ترومبوپلاستین نسبی فعالشده (aPTT) و D-Dimer مناسب میسازد. در مقابل، سرم به دلیل فقدان فیبرینوژن برای تستهای بیوشیمیایی (مانند گلوکز، کلسترول، آنزیمهای کبدی، کراتینین، CRP)، هورمونی (TSH، T4) و سرولوژیکی (آنتیبادیهای ضد HIV، HBsAg) ارجح است.
کاربردهای آزمایشگاهی و بالینی
پلاسما:
- ارزیابی سیستم انعقادی (مانند تستهای PT، aPTT، فیبرینوژن)
- اندازهگیری بیومارکرهای محلول (مانند پروتئینهای فاز حاد)
- تهیهی فرآوردههای خونی مانند پلاسمای منجمد تازه (FFP)، کریوپرسیپیتات و فاکتورهای انعقادی برای درمان اختلالات هموستاتیک
سرم:
- آنالیزهای بیوشیمیایی (مانند پانل متابولیک جامع، لیپیدها، مارکرهای کبدی)
- ایمونواسیها برای تشخیص بیماریهای عفونی (مانند ELISA برای هپاتیت یا HIV)
- ارزیابی مارکرهای توموری (مانند PSA، CA-125) و هورمونها
ملاحظات فنی در آزمایشگاه
- جلوگیری از همولیز: همولیز در هر دو نمونه میتواند نتایج را مخدوش کند (مثلاً افزایش پتاسیم یا LDH). استفاده از تکنیک صحیح خونگیری و سانتریفیوژ فوری ضروری است.
- دمای نگهداری: پلاسما برای تستهای انعقادی باید در دمای ۴°C (تا ۴ ساعت) یا منجمد (-۲۰°C) نگهداری شود، در حالی که سرم برای اکثر تستها تا ۲۴ ساعت در ۴°C پایدار است.
- تداخلات: در پلاسما، مقدار نا متناسب ضدانعقاد میتواند نتایج تستهای انعقادی را تحت تأثیر قرار دهد.