مقدمه: آشنایی با بیماری لوپوس
لوپوس (Lupus) یکی از بیماریهای خودایمنی مزمن است که در آن سیستم ایمنی بدن به اشتباه بافتهای سالم را هدف قرار میدهد. این بیماری میتواند بخشهای مختلفی از بدن از جمله پوست، مفاصل، کلیهها، قلب، ریهها و دستگاه عصبی را درگیر کند. لوپوس عمدتاً در زنان، بهویژه در سنین باروری (۱۵ تا ۴۵ سال)، مشاهده میشود، اما در مردان و کودکان نیز ممکن است بروز کند.
با توجه به ماهیت مزمن و گاه نوسانی بیماری، زندگی با لوپوس نیازمند آگاهی، برنامهریزی دقیق درمانی، و حمایت چندجانبه از سوی تیم درمانی و خانواده است. هدف این راهنما، ارائه اطلاعات کاربردی و قابلفهم درباره جنبههای مختلف این بیماری، از تشخیص تا مدیریت روانی و جسمی آن است.
جهت عضویت در کانال آموزشی در تلگرام به لینک زیر مراجعه کنید:
https://t.me/hematology_education
لوپوس چیست؟
لوپوس یک بیماری خودایمنی است؛ در این بیماری سیستم ایمنی بهجای مقابله با عوامل خارجی مانند باکتریها یا ویروسها، به سلولها و بافتهای خودی حمله میکند. این واکنش نابجا موجب بروز التهاب، تخریب بافت و اختلال عملکرد اندامهای مختلف میشود.
انواع لوپوس
- لوپوس اریتماتوز سیستمیک (SLE): شایعترین و پیچیدهترین نوع که میتواند چندین ارگان را درگیر کند.
- لوپوس جلدی: محدود به پوست و معمولاً با ضایعات پوستی مشخص میشود.
- لوپوس دارویی: ناشی از مصرف برخی داروها بوده و با قطع دارو معمولاً بهبود مییابد.
- لوپوس نوزادی: نادر و موقتی، ناشی از عبور آنتیبادیهای مادر به جنین.
علائم بالینی لوپوس
علائم لوپوس بهشدت متغیر است و ممکن است بهصورت تدریجی یا ناگهانی ظاهر شوند. شایعترین علائم عبارتند از:
- خستگی مفرط
- درد، التهاب و خشکی مفاصل
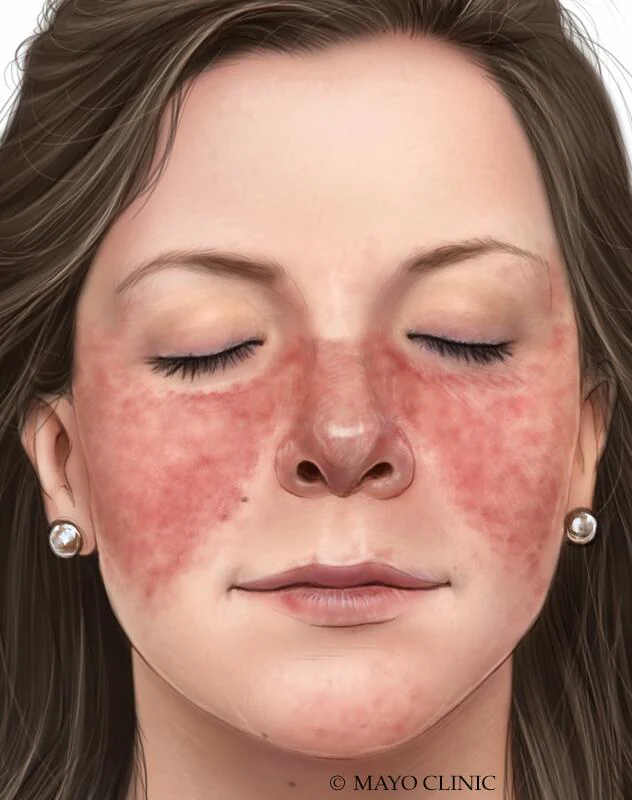
- بثورات پوستی، بهویژه راش پروانهای روی گونهها
- تبهای خفیف یا متناوب
- زخمهای دهانی یا بینی
- ریزش مو
- درد قفسه سینه یا تنگی نفس
- تورم اندامها (در صورت درگیری کلیه)
نکته کلیدی: تنوع علائم لوپوس
علائم لوپوس از فردی به فرد دیگر متفاوت است. برخی ممکن است فقط علائم پوستی خفیف داشته باشند، در حالی که دیگران با درگیریهای جدی کلیوی یا قلبی مواجه شوند.
علل و عوامل خطر لوپوس
علت دقیق بروز لوپوس هنوز بهطور کامل شناخته نشده، اما ترکیبی از عوامل زیر در آن نقش دارند:
- ژنتیک: وجود سابقه خانوادگی بیماریهای خودایمنی
- هورمونها: بهویژه نقش استروژن در زنان
- محیط: مواجهه با نور آفتاب، عفونتها یا برخی داروها
- استرس و سبک زندگی ناسالم
تشخیص بیماری لوپوس
تشخیص لوپوس معمولاً بر اساس ترکیب علائم بالینی، معاینه فیزیکی و آزمایشهای اختصاصی انجام میشود. پزشک ممکن است از معیارهای بینالمللی (مانند EULAR/ACR) برای تأیید تشخیص استفاده کند.
آزمایشهای تشخیصی لوپوس
- ANA (آنتیبادی ضد هسته): بسیار حساس
- Anti-dsDNA و Anti-Sm: اختصاصیتر
- آزمایشهای خون و ادرار برای بررسی عملکرد کلیهها و شمارش سلولهای خونی
- بیوپسی در موارد مشکوک به درگیری کلیه یا پوست
درمان لوپوس
درمان لوپوس یک فرآیند چندوجهی است که به شدت علائم، ارگانهای درگیر و وضعیت کلی بیمار بستگی دارد. هدف اصلی درمان شامل کنترل التهاب (که عامل اصلی آسیب بافتی در لوپوس است)، پیشگیری از عوارض بلندمدت (مانند نارسایی کلیه یا مشکلات قلبی)، و بهبود کیفیت زندگی بیمار از طریق کاهش علائم و افزایش توانایی انجام فعالیتهای روزمره است. درمان معمولاً توسط یک تیم پزشکی، بهویژه متخصص روماتولوژی، هدایت میشود و ممکن است شامل داروها، مداخلات غیردارویی و پیگیریهای منظم باشد.
داروهای رایج برای درمان لوپوس
- هیدروکسیکلروکین: هیدروکسیکلروکین (که با نام تجاری Plaquenil نیز شناخته میشود) بهعنوان داروی پایه برای اکثر بیماران مبتلا به لوپوس، حتی در موارد خفیف، تجویز میشود. این دارو که در اصل برای درمان مالاریا استفاده میشد، اثرات ضدالتهابی و تعدیلکننده سیستم ایمنی دارد.
- کورتیکواستروئیدها (مانند پردنیزولون): کورتیکواستروئیدها (یا کورتونها) داروهای ضدالتهابی قوی هستند که برای کنترل سریع فازهای حاد بیماری (شعلهوریها) استفاده میشوند.
- داروهای سرکوبکننده ایمنی: این دسته شامل داروهایی مانند آزاتیوپرین، مایکوفنولات موفتیل و متوترکسات است که برای کاهش فعالیت بیشازحد سیستم ایمنی و کنترل بیماری در موارد متوسط تا شدید استفاده میشوند.
- درمانهای بیولوژیک (مانند بنلیستا): بنلیستا (بلیموسیمب) یک داروی بیولوژیک است که بهطور خاص برای لوپوس طراحی شده و با هدف مهار فعالیت سلولهای B عمل میکند.
نکته کلیدی: اهمیت هیدروکسیکلروکین در درمان لوپوس
هیدروکسیکلروکین بهعنوان داروی پایه برای اکثر بیماران لوپوس تجویز میشود و میتواند خطر شعلهوری بیماری و آسیبهای بلندمدت را کاهش دهد.
توصیههای سبک زندگی برای مدیریت لوپوس
سبک زندگی نقش بسیار مهمی در مدیریت لوپوس و کاهش شدت علائم دارد. این توصیهها به بیماران کمک میکنند تا انرژی خود را حفظ کنند، از شعلهوری بیماری جلوگیری کنند و کیفیت زندگی بهتری داشته باشند.
- داشتن استراحت کافی و اجتناب از خستگی مفرط: خستگی یکی از شایعترین علائم لوپوس است و میتواند ناشی از التهاب، کمخونی یا اثرات داروها باشد.
- تغذیه متعادل با تمرکز بر مصرف مواد ضدالتهاب: رژیم غذایی سالم میتواند التهاب را کاهش دهد و انرژی بدن را تأمین کند.
- استفاده از ضدآفتاب و پرهیز از آفتاب مستقیم: نور خورشید (اشعه UV) میتواند باعث شعلهوری بیماری، بهویژه راشهای پوستی، شود.
- انجام فعالیت بدنی سبک و منظم: ورزشهای سبک مانند پیادهروی، یوگا، شنا یا تمرینات کششی میتوانند به حفظ انعطافپذیری مفاصل کمک کنند.
- مدیریت استرس از طریق یوگا، مدیتیشن یا مشاوره: استرس میتواند باعث شعلهوری لوپوس شود.
- ترک سیگار: سیگار کشیدن میتواند التهاب را تشدید کند و اثربخشی داروها را کاهش دهد.
- مراجعه منظم به پزشک و پیگیری نتایج آزمایشها: پایش منظم برای جلوگیری از عوارض ضروری است.
نکته کلیدی: نقش تغذیه در مدیریت لوپوس
رژیم غذایی غنی از مواد ضدالتهاب مانند امگا-۳ و آنتیاکسیدانها میتواند به کاهش التهاب و بهبود علائم لوپوس کمک کند.
لوپوس و بارداری
بارداری در زنان مبتلا به لوپوس با برنامهریزی و نظارت دقیق پزشکی کاملاً امکانپذیر است. اما به دلیل حساسیت وضعیت مادر و جنین، رعایت چند اصل ضروری است:
- زمانبندی مناسب: توصیه میشود بارداری تنها در دورههایی انجام شود که بیماری در وضعیت پایدار (حداقل ۶ ماه خاموشی) قرار دارد.
- مراقبت تخصصی: پیگیری همزمان توسط متخصص روماتولوژی و متخصص زنان از اهمیت زیادی برخوردار است.
- تنظیم داروها: برخی داروها باید پیش از بارداری قطع یا با داروهای بیخطر جایگزین شوند.
- کنترل عوارض احتمالی: خطر ابتلا به عوارضی مانند فشار خون بارداری (پرهاکلامپسی) یا رشد ناکافی جنین وجود دارد.
- زایمان و شیردهی: بسیاری از مادران میتوانند زایمان طبیعی یا سزارین ایمن داشته باشند و در اغلب موارد، شیردهی نیز مجاز است.
نکته کلیدی: بارداری موفق با لوپوس
با برنامهریزی دقیق و نظارت پزشکی، بسیاری از زنان مبتلا به لوپوس میتوانند بارداری ایمن و موفقی داشته باشند.
تأثیرات روانی لوپوس و راهکارهای مقابله
زندگی با یک بیماری مزمن مانند لوپوس میتواند فشارهای روانی زیادی به همراه داشته باشد. بیماران ممکن است با احساساتی مانند افسردگی، اضطراب، خشم، انزوا یا کاهش اعتماد به نفس مواجه شوند.
عوامل روانی شایع در لوپوس
- نوسانات خلقی بهدلیل تغییرات جسمی یا داروها
- نگرانی از آینده و محدودیتهای اجتماعی یا شغلی
- احساس خستگی مزمن و ناتوانی
- نگرانی از ظاهر فیزیکی (مانند ریزش مو یا ضایعات پوستی)
راهکارهای مقابله با تأثیرات روانی لوپوس
- مراجعه به روانشناس یا مشاور آشنا با بیماریهای مزمن
- پیوستن به گروههای حمایتی حضوری یا آنلاین برای تبادل تجربه
- انجام فعالیتهای لذتبخش و هدفمند
- مدیتیشن، تنفس عمیق و تکنیکهای آرامسازی
- گفتگو با خانواده و دوستان و جلب حمایت عاطفی
- در صورت لزوم، استفاده از داروهای ضدافسردگی با تجویز پزشک
زندگی با لوپوس
اگرچه لوپوس یک بیماری مزمن و گاه پیچیده است، اما بسیاری از افراد میتوانند با پایبندی به درمان و داشتن سبک زندگی سالم، زندگی فعال و باکیفیتی داشته باشند.
- بیماری را بپذیرید، اما اجازه ندهید بر شما غلبه کند.
- اهداف کوچک و قابل دستیابی برای خود تعیین کنید.
- از موفقیتها و روزهای خوب قدردانی کنید.
- رابطه مؤثر با تیم درمانی برقرار کنید و سؤالات خود را بدون تردید مطرح نمایید.
- از حمایت خانواده، دوستان و گروههای بیماران بهرهمند شوید.
نکته کلیدی: زندگی فعال با لوپوس
با مدیریت صحیح و حمایت مناسب، بیماران لوپوس میتوانند زندگی باکیفیت و فعالی داشته باشند.
سوالات رایج درباره لوپوس
- درمان بیماری لوپوس چیست؟
درمان لوپوس شامل داروهای ضدالتهابی (مانند ایبوپروفن)، کورتیکواستروئیدها، داروهای ضد مالاریا (مانند هیدروکسی کلروکین) و سرکوبکنندههای ایمنی است. تغییر سبک زندگی و پیگیری پزشکی نیز ضروری است. - آیا لوپوس همان روماتیسم است؟
خیر، لوپوس و روماتیسم (آرتریت روماتوئید) بیماریهای خودایمنی متفاوتی هستند. لوپوس میتواند اندامهای مختلف را درگیر کند، در حالی که روماتیسم عمدتاً مفاصل را تحت تأثیر قرار میدهد. - آیا بیماری لوپوس خطرناک است؟
لوپوس میتواند خفیف یا شدید باشد. در صورت عدم درمان، ممکن است به اندامهایی مانند کلیهها آسیب برساند، اما با مدیریت مناسب، بسیاری از بیماران زندگی سالمی دارند. - علائم لوپوس خاموش چیست؟
لوپوس خاموش (یا در حالت رمیسیون) ممکن است هیچ علامتی نداشته باشد یا علائم خفیفی مانند خستگی، درد مفصلی کم یا تغییرات آزمایشگاهی (مثل افزایش آنتیبادیها) دیده شود. - علائم اولیه لوپوس چیست؟
علائم اولیه میتواند شامل خستگی مزمن، درد مفصلی، بثورات پوستی (مثل راش پروانهای روی صورت)، تب بدون دلیل، ریزش مو و حساسیت به نور خورشید باشد. - آیا میتوانم با لوپوس باردار شوم؟
بله، بارداری با لوپوس امکانپذیر است، اما نیازمند برنامهریزی دقیق است. باید بیماری حداقل ۶ ماه در حالت خاموشی باشد و تحت نظارت متخصص روماتولوژی و متخصص زنان باشید. برخی داروها باید پیش از بارداری تنظیم شوند. - آیا شیردهی برای زنان مبتلا به لوپوس بیخطر است؟
در اکثر موارد، شیردهی مجاز است، اما باید با پزشک درباره داروهای مصرفی مشورت کنید، زیرا برخی داروها ممکن است از طریق شیر به نوزاد منتقل شوند. - آیا میتوانم با لوپوس به کار ادامه دهم؟
بله، بسیاری از بیماران با مدیریت علائم و تنظیم برنامه کاری میتوانند به کار ادامه دهند. ممکن است نیاز به ساعات کاری منعطف یا استراحتهای کوتاه در طول روز داشته باشید. - آیا لوپوس بر ازدواج و روابط عاطفی تأثیر میگذارد؟
لوپوس ممکن است چالشهایی مانند خستگی یا تغییرات ظاهری ایجاد کند، اما با ارتباط باز با شریک زندگی و حمایت عاطفی، میتوانید روابط سالم و پایداری داشته باشید. - آیا ورزش کردن برای بیماران لوپوس بیخطر است؟
ورزشهای سبک مانند پیادهروی، یوگا یا شنا معمولاً مفید هستند، اما باید از فعالیتهای سنگین که باعث خستگی یا آسیب مفاصل میشوند، اجتناب کنید. - چگونه میتوانم با خستگی مزمن لوپوس کنار بیایم؟
استراحت کافی، برنامهریزی فعالیتها، تغذیه سالم و مدیریت استرس میتوانند به کاهش خستگی کمک کنند. همچنین، با پزشک درباره علل احتمالی مانند کمخونی مشورت کنید. - آیا لوپوس ارثی است؟
لوپوس بهطور مستقیم ارثی نیست، اما داشتن سابقه خانوادگی بیماریهای خودایمنی میتواند خطر ابتلا را افزایش دهد. - چگونه میتوانم از شعلهور شدن بیماری جلوگیری کنم؟
پرهیز از نور خورشید، مدیریت استرس، مصرف منظم داروها و پیگیری پزشکی منظم میتوانند خطر شعلهور شدن بیماری را کاهش دهند. - آیا رژیم غذایی خاصی برای لوپوس توصیه میشود؟
رژیم متعادل با تمرکز بر مواد ضدالتهاب (مانند میوهها، سبزیجات و امگا-۳) توصیه میشود. از غذاهای فرآوریشده و پرچرب خودداری کنید و درباره مکملها با پزشک مشورت کنید. - آیا لوپوس قابل درمان است؟
در حال حاضر درمانی برای لوپوس وجود ندارد، اما با مدیریت صحیح میتوان علائم را کنترل کرد و کیفیت زندگی را بهبود بخشید. - آیا لوپوس همون سرطانه؟
خیر، لوپوس و سرطان دو بیماری کاملاً متفاوت هستند. لوپوس یک بیماری خودایمنی مزمن است که در آن سیستم ایمنی به بافتهای سالم بدن حمله میکند، در حالی که سرطان ناشی از رشد غیرطبیعی و کنترلنشده سلولهاست. با این حال، افراد مبتلا به لوپوس ممکن است به دلیل ضعف سیستم ایمنی یا مصرف برخی داروها، کمی بیشتر در معرض خطر برخی سرطانها باشند، اما این دو بیماری یکی نیستند.
برای مطالعه ی بیشتر می توانید به لینک زیر از وب سایت معتبر mayoclinic مراجعه کنید: