خلاصه :
💡 آزمایش PT چیست؟
آزمایش PT (زمان پروترومبین)، یک تست غربالگری انعقاد خون است که برای ارزیابی عملکرد مسیر خارجی و مشترک سیستم انعقادی استفاده میشود. این آزمایش مدت زمان لازم برای تشکیل لخته خون را پس از افزودن مواد خاص به نمونه پلاسما اندازهگیری میکند. آزمایش PT/INR بهویژه برای مانیتورینگ درمان با داروهایی مانند وارفارین و همچنین ارزیابی عملکرد کبد و تشخیص اختلالات خونریزی ضروری است.
جهت عضویت در کانال آموزشی در تلگرام به لینک زیر مراجعه کنید:
https://t.me/hematology_education
📈 INR چیست و چرا از PT مهمتر است؟
INR (International Normalized Ratio) یک شاخص استاندارد جهانی است که برای تفسیر نتایج آزمایش PT در سراسر جهان استفاده میشود.
- PT (Prothrombin Time): زمان لخته شدن را به صورت ثانیه نشان میدهد.
- INR: با استفاده از فرمول ، نتیجه PT بیمار را با یک مقدار مرجع (PT نرمال) مقایسه کرده و با در نظر گرفتن حساسیت کیت (ISI) آن را استاندارد میکند.
اهمیت INR در این است که نتایج را مستقل از نوع کیت یا دستگاه مورد استفاده، قابل مقایسه میکند. این استانداردسازی به پزشکان اجازه میدهد تا دوز داروهای ضدانعقاد مانند وارفارین را با اطمینان و دقت بیشتری تنظیم کنند و از خطرات خونریزی یا لخته شدن خون جلوگیری کنند.
🔍 کاربردهای اصلی تست PT/INR چیست؟
تست PT و INR در چندین موقعیت بالینی حیاتی استفاده میشوند:
- مانیتورینگ درمان: پایش اثربخشی داروهای ضدانعقاد خوراکی مانند وارفارین.
- ارزیابی عملکرد کبد: از آنجایی که کبد بسیاری از فاکتورهای انعقادی را میسازد، PT/INR ابزاری مهم برای ارزیابی سلامت و عملکرد کبد است.
- بررسی قبل از جراحی: ارزیابی خطر خونریزی در بیماران پیش از انجام اقدامات تهاجمی یا جراحی.
- تشخیص اختلالات خونریزی: کمک به شناسایی کمبود فاکتورهای انعقادی یا سایر اختلالات در مسیر خارجی و مشترک.
🔬 مقدمه
آزمایش PT یا زمان پروترومبین (Prothrombin Time – PT) یکی از مهمترین آزمونهای غربالگری در ارزیابی سیستم انعقاد خون است که برای بررسی عملکرد مسیر خارجی (extrinsic) و مشترک (common) انعقاد طراحی شده است. این تست بهطور گسترده برای پایش درمانهای ضدانعقادی، تشخیص بیماریهای کبدی و ارزیابی وضعیت انعقادی قبل از اقدامات تهاجمی استفاده میشود. نسبت نرمالشده بینالمللی (International Normalized Ratio – INR) بهعنوان یک شاخص استاندارد جهانی برای تفسیر نتایج PT معرفی شده است و بهویژه در مانیتورینگ داروهایی مانند وارفارین نقش کلیدی دارد. این مقاله به بررسی جامع جنبههای مختلف تست PT و INR، از مبانی فیزیولوژیکی تا کاربردهای بالینی، محدودیتها، خطاهای رایج، و بهویژه کنترل کیفی در آزمایشگاههای تشخیص طبی میپردازد. هدف این مقاله ارائه یک منبع کامل و کاربردی برای متخصصان آزمایشگاهی، پزشکان، و دانشجویان علوم پزشکی است تا با اطمینان بالا و بهترین رویکرد با این تست مواجه شوند.
📚 فیزیولوژی و مبنای تست PT
سیستم انعقاد خون شامل سه مسیر اصلی است: مسیر خارجی، مسیر داخلی، و مسیر مشترک. آزمایش PT بهطور خاص مسیر خارجی و مشترک را ارزیابی میکند.
مسیر خارجی انعقاد
مسیر خارجی با فعال شدن فاکتور VII توسط فاکتور بافتی (Tissue Factor) آغاز میشود. فاکتور بافتی، که معمولاً در سلولهای آسیبدیده عروق یا بافتهای زیراندوتلیال یافت میشود، با فاکتور VIIa کمپلکسی تشکیل میدهد که منجر به فعالسازی فاکتور X میشود. این مرحله به کلسیم وابسته است و در حضور فسفولیپیدها تقویت میشود.
مسیر مشترک انعقاد
پس از فعالسازی فاکتور X، مسیر مشترک با همکاری فاکتورهای X، V، II (پروترومبین)، و I (فیبرینوژن) ادامه مییابد. فاکتور Xa، با کمک فاکتور Va، پروترومبین را به ترومبین (فاکتور IIa) تبدیل میکند. ترومبین سپس فیبرینوژن را به فیبرین تبدیل کرده و شبکه لخته را تشکیل میدهد.
مکانیسم تست PT
در تست PT، به پلاسمای سیتراتشده بیمار (که با نسبت ۹:۱ خون به سیترات تهیه شده است)، محلول حاوی فاکتور بافتی (ترومبوپلاستین) و کلسیم افزوده میشود. زمان لازم برای تشکیل لخته (از لحظه افزودن کلسیم تا تشکیل لخته قابلتشخیص) بهصورت ثانیه اندازهگیری میشود. این زمان بهعنوان زمان پروترومبین (PT) گزارش میشود.
🔍 مفهوم ISI و INR
ISI (International Sensitivity Index) و INR (International Normalized Ratio) دو مفهوم کلیدی در استانداردسازی و تفسیر نتایج آزمایش PT هستند که بهویژه در پایش درمانهای ضدانعقادی مانند وارفارین اهمیت دارند. در ادامه، این دو مفهوم بهصورت جامع توضیح داده میشوند:
تعریف ISI
ISI شاخصی است که حساسیت ترومبوپلاستین (فاکتور بافتی) مورد استفاده در تست PT را نسبت به یک استاندارد بینالمللی (معمولاً ترومبوپلاستین مرجع سازمان بهداشت جهانی – WHO) نشان میدهد. ترومبوپلاستینهای مختلف (مانند نوع انسانی، خرگوشی، یا نوترکیب) حساسیت متفاوتی به کاهش فاکتورهای انعقادی دارند، که میتواند نتایج PT را تحت تأثیر قرار دهد. ISI این تفاوتها را جبران میکند تا نتایج بین آزمایشگاههای مختلف قابلمقایسه باشند.
- محدوده ISI: معمولاً بین ۱.۰ تا ۲.۰ است.
- ISI نزدیک به ۱.۰ نشاندهنده ترومبوپلاستین با حساسیت بالا (مشابه استاندارد WHO) است و برای پایش دقیق وارفارین ترجیح داده میشود.
- ISI بالاتر (مثلاً ۱.۵ یا ۲.۰) نشاندهنده حساسیت کمتر ترومبوپلاستین است و ممکن است دقت کمتری در محدودههای درمانی INR داشته باشد.
تعیین ISI: شرکتهای سازنده کیت با مقایسه ترومبوپلاستین خود با استاندارد WHO، مقدار ISI را تعیین و در بروشور کیت گزارش میکنند. برخی آزمایشگاههای پیشرفته با استفاده از پلاسمای مرجع کالیبرهشده، ISI اختصاصی برای دستگاه و کیت خود محاسبه میکنند (Local ISI Calibration).
اهمیت انتخاب ISI صحیح: استفاده از ISI نادرست (مثلاً ISI مربوط به کیت دیگر یا دستگاه دیگر) میتواند INR را بهطور قابلتوجهی تغییر دهد. برای مثال، اگر ISI واقعی ۱.۰ باشد اما بهاشتباه ۱.۵ استفاده شود، INR ۲.۵ ممکن است بهصورت کاذب به ۳.۵ گزارش شود، که میتواند به تنظیم نادرست دوز وارفارین منجر شود.
تعریف INR
INR یک شاخص استانداردشده است که زمان پروترومبین بیمار (PT بیمار) را با زمان پروترومبین نرمال (PT نرمال) مقایسه کرده و با استفاده از ISI نرمالسازی میکند. فرمول INR بهصورت زیر است:
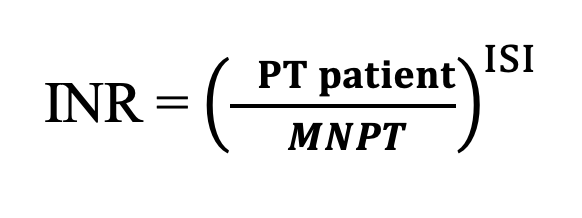
- PT بیمار: نتیجه PT بیمار به ثانیه.
- PT نرمال: میانگین نتیجه PT در جمعیت سالم (معمولاً ۱۱-۱۳ ثانیه، بسته به کیت و دستگاه).
- ISI: شاخص حساسیت ترومبوپلاستین.
هدف از INR: استانداردسازی نتایج PT در سراسر جهان، بهطوری که نتایج بین آزمایشگاههای مختلف با کیتها و دستگاههای متفاوت قابلمقایسه باشند. این امر بهویژه در پایش وارفارین حیاتی است، زیرا دوز دارو باید دقیق تنظیم شود تا از خونریزی یا ترومبوز جلوگیری شود.
مزایای INR نسبت به PT:
- کاهش تنوع بین آزمایشگاهها ناشی از تفاوت در ترومبوپلاستین.
- ارائه یک شاخص واحد برای تفسیر بالینی، مستقل از روش، کیت یا دستگاه.
محدودیتهای INR:
- در بیماریهای کبدی یا شرایط غیرمرتبط با وارفارین (مانند کمبود فاکتور VII)، INR ممکن است بهطور کاذب بالا یا پایین باشد.
- در مواردی که ISI بهدرستی کالیبره نشده باشد، INR نادرست خواهد بود.
اهمیت عملی ISI و INR
- پایش وارفارین: INR امکان تنظیم دوز وارفارین را با دقت بالا فراهم میکند. برای مثال، INR ۲.۰-۳.۰ برای فیبریلاسیون دهلیزی مناسب است، در حالی که INR بالاتر (۲.۵-۳.۵) برای دریچههای مکانیکی قلب توصیه میشود.
- استانداردسازی جهانی: INR به پزشکان در سراسر جهان اجازه میدهد نتایج PT را بهصورت یکسان تفسیر کنند، حتی اگر آزمایشگاهها از کیتهای مختلف استفاده کنند.
- کاهش خطا: استفاده صحیح از ISI و INR خطاهای ناشی از تفاوتهای فنی (مانند نوع ترومبوپلاستین یا روش اندازهگیری) را به حداقل میرساند.
نکات عملی برای آزمایشگاهها
- همیشه ISI مربوط به کیت و دستگاه مورد استفاده را بررسی کنید.
- در صورت تغییر سری کیت یا دستگاه، کالیبراسیون ISI انجام شود.
- در گزارش نتایج، مقدار ISI و PT نرمال استفادهشده را ذکر کنید تا شفافیت بیشتری فراهم شود.
- در بیماران با INR غیرطبیعی، از صحت ISI و کالیبراسیون دستگاه اطمینان حاصل کنید.
📏 رنج نرمال
رنج نرمال برای تست PT و INR به عوامل مختلفی از جمله جمعیت مورد مطالعه، کیت، دستگاه مورد استفاده، و وضعیت بالینی بیمار بستگی دارد. در این بخش، رنجهای نرمال و درمانی بهصورت جامع توضیح داده میشوند.
رنج نرمال PT
زمان پروترومبین (PT) در افراد سالم معمولاً بین ۱۱ تا ۱۳.۵ ثانیه است، اما این محدوده میتواند بسته به کیت و دستگاه کمی متفاوت باشد:
- کیتهای با ISI پایین (نزدیک به ۱.۰): ممکن است رنج نرمال ۱۴-۱۵ ثانیه باشد.
- کیتهای با ISI بالاتر (۱.۵-۲.۰): ممکن است رنج نرمال ۱۲-۱۳ ثانیه باشد.
تعیین رنج نرمال: هر آزمایشگاه باید رنج نرمال اختصاصی خود را با آزمایش حداقل ۲۰ فرد سالم (بدون بیماری انعقادی یا مصرف داروهای مرتبط) تعیین کند. این رنج باید در گزارش نتایج ذکر شود.
رنج نرمال INR
در افراد سالم که داروهای ضدانعقاد مصرف نمیکنند، INR معمولاً بین ۰.۸ تا ۱.۲ است. مقدار ۱.۰ نشاندهنده انعقاد کاملاً طبیعی است.
رنج درمانی INR
برای بیمارانی که تحت درمان با وارفارین هستند، رنج درمانی INR بسته به بیماری یا وضعیت بالینی متفاوت است:
۲.۰-۳.۰:
- فیبریلاسیون دهلیزی (AF) برای پیشگیری از سکته مغزی.
- ترومبوز ورید عمقی (DVT).
- آمبولی ریه (PE).
- پیشگیری از ترومبوآمبولی در بیماران با پروتزهای بیولوژیکی قلب.
۲.۵-۳.۵:
- بیماران با دریچههای مکانیکی قلب (بهویژه دریچه میترال یا آئورت).
- سندرم آنتیفسفولیپید (APS).
- برخی موارد ترومبوفیلی ارثی.
بالاتر از ۳.۵ (نادر):
در موارد خاص مانند بیماران با دریچههای مکانیکی قدیمیتر یا شرایط پیچیدهتر، ممکن است INR بالاتر (تا ۴.۰) هدفگذاری شود، اما این موارد نادر هستند و نیاز به نظارت دقیق دارند.
INR غیرطبیعی:
- INR > ۴.۰: خطر بالای خونریزی، نیاز به ارزیابی فوری و احتمالاً توقف وارفارین، تجویز ویتامین K، یا استفاده از پلاسمای تازه منجمد (FFP).
- INR < ۱.۵ (در بیماران تحت درمان): نشاندهنده درمان ناکافی و خطر ترومبوز، که ممکن است نیاز به افزایش دوز وارفارین داشته باشد.
عوامل مؤثر بر رنج نرمال
- سن و جنس: در افراد مسن، PT ممکن است کمی طولانیتر باشد، اما INR معمولاً در محدوده ۰.۸-۱.۲ باقی میماند.
- بارداری: در زنان باردار، به دلیل افزایش فاکتورهای انعقادی، PT ممکن است کمی کوتاهتر باشد.
- بیماریهای همراه: بیماریهای کبدی، سوءجذب، یا کمبود ویتامین K میتوانند PT را افزایش داده و INR را از محدوده نرمال خارج کنند.
نکات بالینی
- تفسیر در بیماران غیروارفارینی: در بیماران با بیماری کبدی یا کمبود فاکتورهای انعقادی، INR ممکن است بالا باشد، اما این لزوماً به معنای نیاز به درمان ضدانعقادی نیست. تفسیر باید با توجه به وضعیت بالینی انجام شود.
- تکرار تست در نتایج غیرطبیعی: اگر INR خارج از رنج نرمال یا درمانی باشد، نمونهگیری مجدد و بررسی عوامل پیشتحلیلی (مانند همولیز یا تداخلات دارویی) ضروری است.
- گزارش رنج نرمال: آزمایشگاهها باید رنج نرمال PT و INR اختصاصی خود را در کنار نتایج بیمار گزارش کنند تا پزشک بتواند تفسیر دقیقی انجام دهد.
جهت آگاهی از روش تعیین محدوده مرجع برای آزمایش های انعقادی می توانید به لینک زیر مراجعه کنید:
تعیین رنج نرمال آزمایش های انعقادی: یک راهنمای جامع و عملی برای کارشناسان و متخصصان آزمایشگاه
کاربردهای بالینی تست PT و INR
تست PT و INR در حوزههای مختلف بالینی کاربرد دارند. در ادامه، کاربردهای اصلی با جزئیات بیشتری بررسی میشوند:
مانیتورینگ درمان ضدانعقادی با وارفارین
وارفارین، یک داروی ضدانعقاد خوراکی، با مهار آنزیم ویتامین K اپوکساید ردوکتاز، سنتز فاکتورهای انعقادی وابسته به ویتامین K (فاکتورهای II، VII، IX، X و پروتئینهای C و S) را کاهش میدهد. INR بهعنوان شاخص اصلی برای پایش اثربخشی و ایمنی وارفارین استفاده میشود. در صورت INR غیرطبیعی، پزشک ممکن است دوز وارفارین را تنظیم کند، ویتامین K تجویز نماید، یا در موارد خونریزی شدید، پلاسمای تازه منجمد (FFP) یا کنسانتره پروترومبین (PCC) استفاده کند.
ارزیابی عملکرد کبد
کبد محل سنتز اکثر فاکتورهای انعقادی (بهجز فاکتور VIII) است. در بیماریهای کبدی مانند سیروز، هپاتیت مزمن، یا نارسایی حاد کبد، تولید فاکتورهای II، V، VII، و X کاهش مییابد، که منجر به افزایش PT میشود. PT/INR بهعنوان بخشی از امتیاز Child-Pugh یا MELD برای پیشآگهی بیماری کبدی استفاده میشود.
بررسی قبل از اقدامات تهاجمی
قبل از جراحی، بیوپسی، یا سایر روشهای تهاجمی، تست PT همراه با PTT (Partial Thromboplastin Time) برای ارزیابی خطر خونریزی انجام میشود. INR کمتر از ۱.۵ معمولاً برای انجام ایمن جراحیهای بزرگ کافی است.
تشخیص علل خونریزی غیرطبیعی
افزایش PT میتواند ناشی از موارد زیر باشد:
- کمبود فاکتورهای انعقادی: مانند کمبود فاکتور VII (نادر) یا فاکتور X.
- مصرف بیش از حد ضدانعقادها: مانند وارفارین یا هپارین (هرچند هپارین بیشتر PTT را تحت تأثیر قرار میدهد).
- بیماریهای کبدی: که تولید فاکتورها را مختل میکنند.
- کمبود ویتامین K: به دلیل سوءتغذیه، سوءجذب (مانند بیماری سلیاک)، یا مصرف طولانیمدت آنتیبیوتیکها که فلور روده را مختل میکنند.
تشخیص بیماریهای نادر انعقادی
- کمبود ارثی فاکتور VII: یک بیماری نادر که با افزایش PT و PTT طبیعی همراه است.
- کمبود ترکیبی فاکتورها: مانند کمبود ویتامین K یا نقص ارثی چند فاکتور (مانند کمبود فاکتورهای V و VIII).
- دیسفیبرینوژنمی: اختلال در عملکرد فیبرینوژن که ممکن است PT را افزایش دهد.
پایش اثرات داروهای جدید ضدانعقاد (DOACs)
اگرچه داروهای ضدانعقاد مستقیم خوراکی (مانند ریواروکسابان یا آپیکسابان) معمولاً نیازی به پایش روتین ندارند، در شرایط خاصی (مانند خونریزی، جراحی اورژانسی، یا نارسایی کلیوی) ممکن است PT افزایش یابد.
محدودیتها و خطاهای رایج در تست PT/INR
دقت نتایج تست PT/INR به عوامل متعددی وابسته است. خطاها در هر یک از مراحل پیشتحلیلی، تحلیلی، یا پستحلیلی میتوانند نتایج را تحت تأثیر قرار دهند.
1. خطاهای پیشتحلیلی (Pre-analytical)
- نسبت نادرست خون به سیترات: لولههای سیترات باید با نسبت دقیق ۹:۱ (خون به آنتیکواگولان) پر شوند.
- همولیز، لیپمی، یا ایکتریک بودن نمونه: این موارد میتوانند با روشهای اپتیکی تداخل کنند.
- تأخیر در جداسازی پلاسما: اگر پلاسما ظرف ۴ ساعت (در دمای اتاق) یا ۲۴ ساعت (در یخچال) از سلولهای خونی جدا نشود.
- استفاده از سرنگهای هپارینه: باقیمانده هپارین در سرنگ یا کاتتر میتواند PT را بهطور کاذب افزایش دهد.
- ذخیرهسازی نامناسب نمونه: قرار گرفتن نمونه در معرض دمای بالا یا انجماد/ذوب مکرر.
2. خطاهای تحلیلی (Analytical)
- تفاوت در کیتها و دستگاهها: ترومبوپلاستینهای مختلف (انسانی، خرگوشی، یا نوترکیب) و روشهای اندازهگیری (مکانیکی یا اپتیکی).
- استفاده از ISI نادرست: اگر ISI مربوط به کیت یا دستگاه استفادهشده نباشد.
- کالیبراسیون نادرست دستگاه: عدم کالیبراسیون منظم دستگاههای انعقادی.
3. خطاهای پستحلیلی (Post-analytical)
- محاسبه نادرست INR: اشتباه در وارد کردن PT نرمال یا ISI در فرمول INR.
- تفسیر نادرست نتایج: عدم توجه به وضعیت بالینی بیمار.
- عدم گزارش کامل: گزارش فقط INR بدون PT (ثانیه).
کنترل کیفی تست PT و INR
کنترل کیفی (Quality Control – QC) برای اطمینان از دقت و قابلیت اطمینان نتایج آزمایش PT و INR حیاتی است.
الف) کنترل کیفی درونآزمایشگاهی (Internal Quality Control – IQC)
- اجرای روزانه کنترلها: حداقل دو سطح کنترل (سطح نرمال و غیرطبیعی) باید هر روز آزمایش شوند.
- نمودار Levey-Jennings: نتایج کنترلها در نمودار Levey-Jennings ثبت میشوند.
- قوانین Westgard: برای شناسایی خطاها استفاده میشوند.
- پایش روندها و جابهجاییها: تغییرات تدریجی در نتایج کنترل (Trend) یا جابهجایی ناگهانی (Shift).
- ثبت و مستندسازی: تمام نتایج کنترل، همراه با اقدامات اصلاحی.
ب) کنترل کیفی برونآزمایشگاهی (External Quality Assessment – EQA)
- برنامههای EQA: آزمایشگاهها باید در برنامههای ملی یا بینالمللی شرکت کنند.
- تجزیه و تحلیل انحراف: انحراف نتایج آزمایشگاه از میانگین یا مقدار هدف.
- اقدامات اصلاحی: در صورت انحراف قابلتوجه، آزمایشگاه باید عواملی مانند کالیبراسیون بررسی کند.
راهنمای جامع کنترل کیفی داخلی تست های انعقادی (Levey-Jennings + قوانین Westgard)
ج) کالیبراسیون و پایش ISI
- اهمیت ISI: ISI حساسیت ترومبوپلاستین را تعیین میکند.
- کالیبراسیون منظم: در صورت تغییر سری کیت یا دستگاه، ISI باید بازبینی شود.
- توصیههای کالیبراسیون: حداقل سالی یکبار یا پس از هر تغییر عمده.
د) کنترل کیفی در شرایط خاص
- بیماران با INR بسیار بالا یا پایین: تست باید با نمونهگیری مجدد تأیید شود.
- تداخل DOACs: استفاده از کیتهای مقاوم به DOACs.
- نمونههای چالشبرانگیز: روشهای جایگزین (مانند روش مکانیکی).
ه) آموزش پرسنل و ممیزی
- آموزش مداوم: پرسنل آزمایشگاه باید آموزش ببینند.
- ممیزی داخلی: بررسی منظم فرآیندهای آزمایشگاه.
- ممیزی خارجی: شرکت در ممیزیهای سازمانهای معتبر.
🔧 توصیههای عملی برای آزمایشگاهها
- همیشه نتیجه ی آزمایش PT (ثانیه) و INR را با هم گزارش دهید.
- کنترلهای تجاری با کیفیت بالا استفاده شوند.
- در صورت مشاهده INR غیرمنتظره، نمونهگیری مجدد انجام شود.
- هنگام گزارش INR، از پزشک درباره داروهای مصرفی بیمار سوال شود.
- در بیماران با بیماریهای کبدی شدید، تستهای تکمیلی انجام شود.
- بیماران تحت درمان با وارفارین درباره رژیم غذایی آموزش ببینند.
- استفاده از سیستمهای مدیریت آزمایشگاهی (LIS) برای ثبت خودکار نتایج.
- در نتایج غیرطبیعی، آزمایشگاه با پزشک معالج تماس بگیرد.
📌 جمعبندی
تست PT و INR ابزارهای کلیدی در ارزیابی سیستم انعقاد خون هستند که در تشخیص و مدیریت بیماریهای مختلف نقش دارند. درک عمیق مبانی فیزیولوژیکی، رعایت دقیق شرایط پیشتحلیلی، استفاده از روشهای استاندارد، و اجرای کنترل کیفی منظم، برای تولید نتایج دقیق ضروری است.
جهت مطالعه بیشتر به لینک زیر مراجعه کنید:
پرسش و پاسخ رایج
- چرا INR بیمار من غیرطبیعی است؟ INR غیرطبیعی میتواند ناشی از دوز نامناسب وارفارین، تداخلات دارویی، تغییرات رژیم غذایی، بیماریهای کبدی، یا خطاهای آزمایشگاهی باشد.
- تفاوت PT و INR چیست؟ PT زمان تشکیل لخته را به ثانیه گزارش میدهد، در حالی که INR یک شاخص استانداردشده است.
- آیا داروهای غیر از وارفارین روی INR تأثیر میگذارند؟ بله، داروهایی مانند ریواروکسابان یا آنتیبیوتیکها میتوانند PT/INR را تحت تأثیر قرار دهند.
- چگونه خطاهای پیشتحلیلی را کاهش دهیم؟ با اطمینان از پر شدن صحیح لوله سیترات، جلوگیری از همولیز، و جداسازی سریع پلاسما.
- چرا نتایج PT بین آزمایشگاههای مختلف متفاوت است؟ تفاوت در کیتها، دستگاهها، یا ISI میتواند باعث اختلاف نتایج شود.
- آیا نمونه لیپمیک یا ایکتریک روی PT تأثیر میگذارد؟ بله، این نمونهها میتوانند با روشهای اپتیکی تداخل کنند.
- چگونه ISI صحیح را انتخاب کنیم؟ ISI باید از اطلاعات شرکت سازنده کیت و مختص دستگاه باشد.
- چه زمانی باید تست PT را تکرار کنیم؟ در صورت نتایج غیرمنتظره، نمونهگیری مجدد و بررسی عوامل پیشتحلیلی انجام شود.
- آیا PT/INR برای پایش DOACs مناسب است؟ خیر، تستهای اختصاصی مانند Anti-Xa assay توصیه میشود.
- چگونه از کنترل کیفی مؤثر اطمینان حاصل کنیم؟ اجرای روزانه IQC، پایش نتایج با نمودار Levey-Jennings، و شرکت در EQA.