کنترل کیفی هماتولوژی با استفاده از نمودار Levey-Jennings و قوانین Westgard یک فرآیند حیاتی برای تضمین دقت و صحت نتایج آزمایشگاهی است. این سیستم به شناسایی و رفع خطاهای تصادفی (Random) و سیستمی (Systematic) در آنالایزرهای هماتولوژی کمک میکند. با رسم نمودار Levey-Jennings و اعمال قوانین Westgard، میتوان انحرافات آماری از مقادیر مورد انتظار را رصد کرده و قبل از تأثیرگذاری بر نتایج بیماران، اقدامات اصلاحی لازم را انجام داد.
فهرست مطالب 📝
- مقدمه
- ۱. هدف
- ۲. دامنه کاربرد
- ۳. مسئولیتها
- ۴. تعاریف کلیدی
- ۵. تجهیزات و مواد لازم
- ۶. مراحل اجرای کنترل کیفی
- ۷. روش رسم و راهاندازی نمودار Levey-Jennings
- ۸. تحلیل خطاها با قوانین Westgard
- ۹. راهنمای گامبهگام اقدامات اصلاحی
- ۱۰. اشتباهات رایج و نحوه اجتناب
- ۱۱. پرسشهای متداول (FAQ)
- ۱۲. نتیجهگیری
- ۱۳. منابع و مطالعه بیشتر
مقدمه
در آزمایشگاههای تشخیص پزشکی، دقت و صحت نتایج تستهای هماتولوژی مانند شمارش کامل خون (CBC) برای تشخیص بیماریهای خونی، عفونتها و پایش درمانها نقشی حیاتی دارد. خطا در این پارامترها میتواند منجر به تشخیص اشتباه و تصمیمات درمانی نادرست شود. کنترل کیفی داخلی (IQC) با ابزارهایی مانند نمودار Levey-Jennings و قوانین Westgard به تضمین دقت و پایداری عملکرد آنالایزرهای هماتولوژی کمک میکند. این راهنما برای کارشناسان آزمایشگاه، سوپروایزرها و مدیران کنترل کیفی طراحی شده تا با اجرای مؤثر، کیفیت نتایج هماتولوژی را ارتقا دهند.
۱. هدف
هدف از کنترل کیفی در بخش هماتولوژی، اطمینان از صحت (Accuracy)، دقت (Precision) و تکرارپذیری (Reproducibility) نتایج پارامترهایی نظیر گلبولهای سفید (WBC)، گلبولهای قرمز (RBC)، هموگلوبین (HGB)، هماتوکریت (HCT) و پلاکت (PLT) است. این هدف از طریق پایش روزانه کنترلهای خونی با استفاده از نمودار Levey-Jennings و تحلیل آماری به کمک قوانین Westgard محقق میشود.
۲. دامنه کاربرد
این راهنما برای کنترل کیفی روزانه آنالایزرهای هماتولوژی اتوماتیک و نیمهاتوماتیک در آزمایشگاههای تشخیص طبی کاربرد دارد و تمامی پارامترهای اصلی گزارششده توسط دستگاه را پوشش میدهد.
۳. مسئولیتها
- کارشناس آزمایشگاه: اجرای روزانه کنترل کیفی در سه سطح، ثبت دقیق نتایج و رسم نمودارها.
- سوپروایزر بخش هماتولوژی: بازبینی روزانه نتایج QC، تحلیل نمودارها و شناسایی اولیه خطاها.
- مدیر کنترل کیفی: نظارت کلی بر فرآیند، تأیید اقدامات اصلاحی و تصمیمگیری در مورد خطاهای پیچیده.
۴. تعاریف کلیدی
- کنترل تجاری (خون کنترل): یک نمونه خون تثبیتشده با مقادیر مشخص برای پارامترهای مختلف که برای ارزیابی عملکرد صحیح آنالایزر و معرفها استفاده میشود. معمولاً در سه سطح (Low, Normal, High) عرضه میشود.
- نمودار Levey-Jennings: نموداری گرافیکی برای پایش نتایج کنترل در طول زمان و مقایسه آنها با حدود آماری تعریفشده (میانگین و انحراف معیار).
- قوانین Westgard: مجموعهای از قواعد آماری که برای ارزیابی نتایج کنترل کیفی و تشخیص وجود خطاهای تصادفی (Random Error) و سیستمی (Systematic Error) به کار میروند.
۵. تجهیزات و مواد لازم
- کنترلهای هماتولوژی تجاری در سه سطح (Level I, II, III).
- آنالایزر هماتولوژی اتوماتیک و معرفهای مربوطه (Diluent, Lyse, Cleaner).
- دفتر ثبت QC یا نرمافزار (مانند اکسل یا LIS).
۶. مراحل اجرای کنترل کیفی
گام اول: آمادهسازی کنترلها
- ویالهای کنترل را حداقل ۱۵ دقیقه قبل از استفاده از یخچال خارج کنید تا به دمای اتاق (۱۸-۲۵ درجه سانتیگراد) برسند.
- ویال را بهآرامی بین دو کف دست یا روی یک رولر به مدت مشخصشده در دستورالعمل سازنده مخلوط کنید. از تکان دادن شدید (Shaking) جداً خودداری کنید. تکان دادن شدید باعث همولیز (آسیب به گلبولهای قرمز) و لیز شدن پلاکتها شده و منجر به نتیجه کاذب پایین برای RBC و PLT و نتیجه کاذب بالا برای WBC (به دلیل شمارش شدن بقایای سلولی) میشود.
گام دوم: اجرای تست QC
- کنترلهای هر سه سطح را مشابه نمونه بیمار آنالیز کنید.
- نتایج بهدستآمده برای هر پارامتر (مانند WBC, HGB, PLT) را در فرم یا نرمافزار مربوطه ثبت کنید.
- دادهها را در نمودار Levey-Jennings مربوط به هر پارامتر و هر سطح وارد کنید.
۷. روش رسم و راهاندازی نمودار Levey-Jennings
این نمودار ابزار اصلی شما برای مشاهده بصری پایداری فرآیند است. راهاندازی صحیح آن حیاتی است.
گام اول: ایجاد محدوده پایه (Baseline)
قبل از استفاده روتین از یک لات نامبر (Lot Number) جدید خون کنترل، باید میانگین و انحراف معیار (SD) آن را برای دستگاه خودتان تعیین کنید.
- جمعآوری داده: لات نامبر جدید کنترل را به مدت حداقل ۲۰ روز کاری مختلف آنالیز کنید تا یک مجموعه داده اولیه به دست آید.
- محاسبه اولیه: میانگین (Mean) و انحراف معیار (SD) اولیه را برای این ۲۰ داده محاسبه کنید.
- بررسی دادههای پرت (Outlier): دادهها را بازبینی کنید. هر نقطهای که خارج از محدوده Mean ±3SD اولیه قرار میگیرد، یک “داده پرت بالقوه” است. علت آن را بررسی کنید (مثلاً خطای اپراتور یا دستگاه در آن روز). اگر دلیل مشخصی پیدا شد، آن داده را حذف کنید.
- محاسبه نهایی: پس از حذف دادههای پرت موجه، میانگین و انحراف معیار نهایی را محاسبه کنید. این مقادیر، پایه و اساس نمودار L-J شما برای آن لات نامبر خواهند بود.
گام دوم: رسم نمودار
- محور افقی (X): شماره اجرا یا روز.
- محور عمودی (Y): مقدار نتیجه پارامتر (مثلاً HGB).
- خطوط راهنمای Mean، ±1SD، ±2SD، و ±3SD را بر اساس مقادیر نهایی خود رسم کنید.
- نتایج روزانه QC را بهصورت نقطه بر روی نمودار مشخص کرده و نقاط را به هم وصل کنید.
مثال: برای پارامتر هموگلوبین (HGB) کنترل نرمال، میانگین محاسبهشده شما 14.2 g/dL و SD برابر 0.2 g/dL است. خطوط نمودار شما شامل خط میانگین (14.2)، خطوط ±2SD (یعنی 13.8 و 14.6) و خطوط ±3SD (یعنی 13.6 و 14.8) خواهند بود.
۸. تحلیل خطاها با قوانین Westgard (با مثالهای هماتولوژی)
این قوانین به شما کمک میکنند تا بهجای قضاوت چشمی، به صورت آماری تصمیم بگیرید که آیا نتایج کنترل کیفی قابل قبول هستند یا خیر. این قوانین معمولاً به صورت یک الگوریتم چندگانه بررسی میشوند.
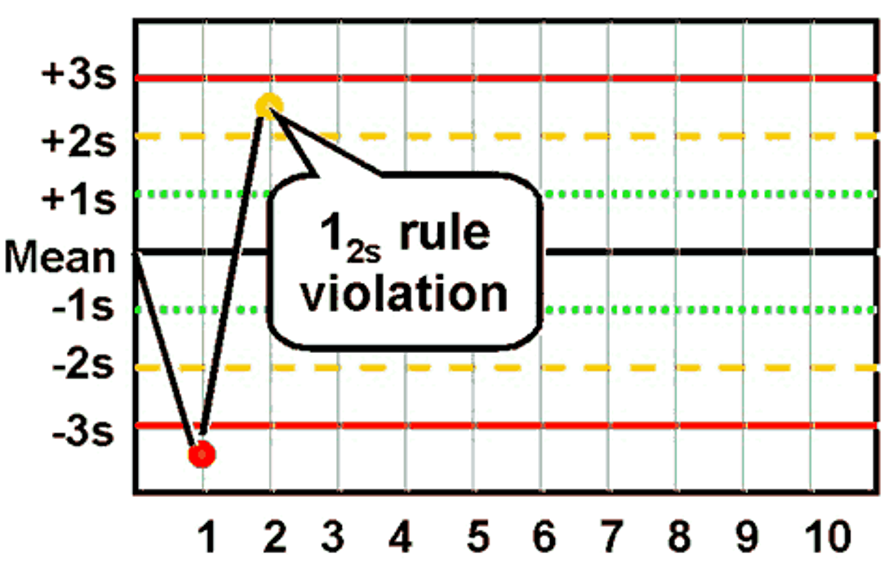
- قانون 1:2S یا قانون هشدار
چنانچه نتایج یک کنترل خارج از محدوده ±2SD باشد، قانون 1:2S نقض میشود. این قانون بهعنوان هشداری برای شروع بررسی سایر قوانین Westgard تلقی میشود. یعنی هنگامی که این قانون نقص شد، بررسی سایر قوانین آغاز میگردد. چنانچه نتایج کنترل کیفیت قوانین دیگر را نقض نکند، علیرغم نقض قانون 1:2S، نتایج قابل قبول بوده و گزارش میگردند. به همین سبب، قانون 1:2S تنها نقش هشداردهنده دارد.
در واقع از هر 20 مرتبه اندازهگیری کنترل، یکی از پاسخها ممکن است خارج از محدوده ±2SD واقع شود که این بهعنوان خطای تصادفی شناخته میشود.
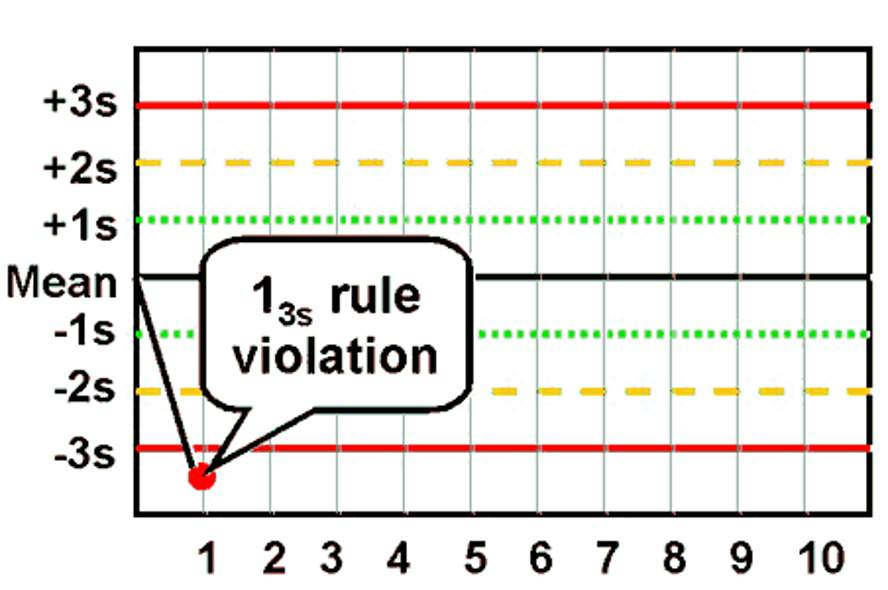
- قانون 1:3S
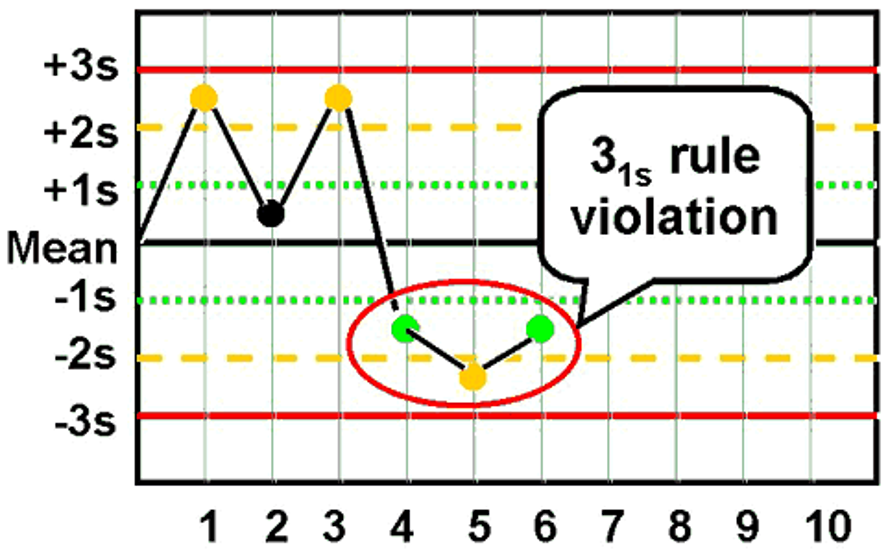
- قانون 3:1S
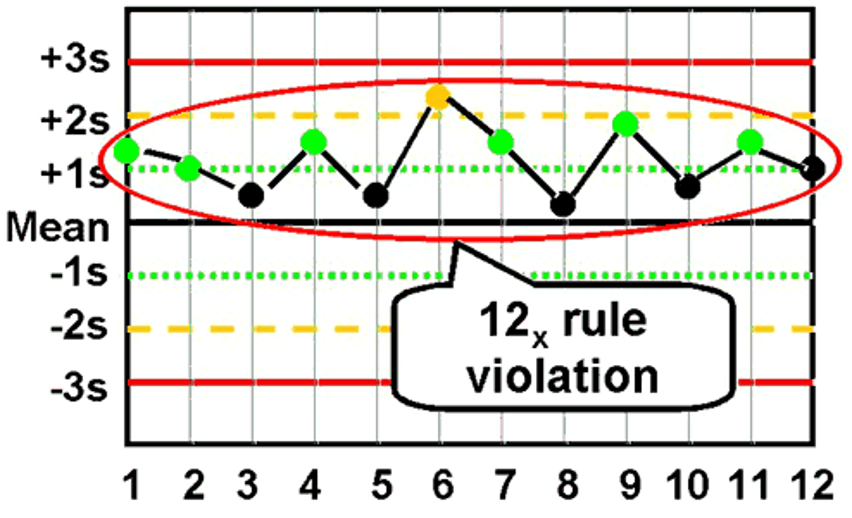
- قانون 12X
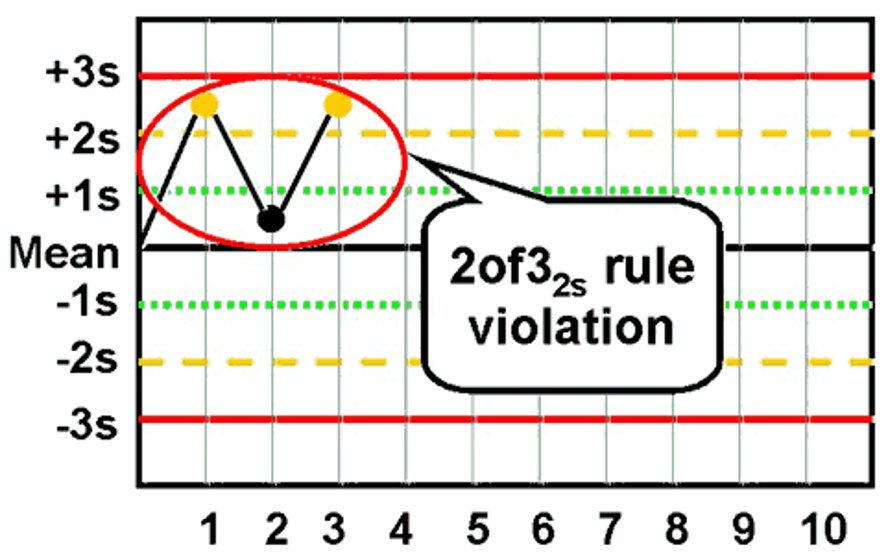
- قانون 2S(2از3)
- قانون R4S
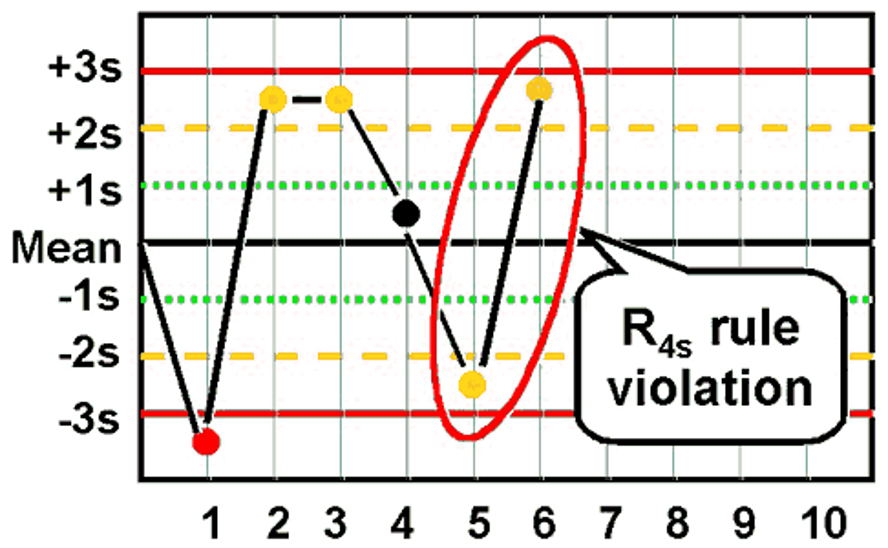
نقض قانون R 4S
- قانون 7:T
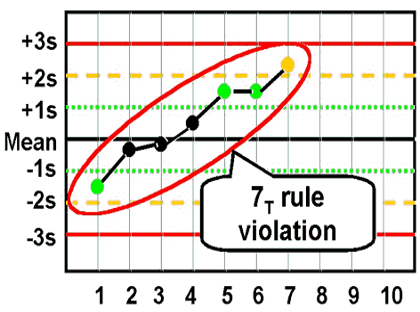
نقض قانون 7T
| قانون | شرح قانون و مثال هماتولوژی | نوع خطا |
|---|---|---|
| 1:2S (هشدار) | یک نتیجه خارج از محدوده Mean ±2SD قرار دارد. مثال: میانگین WBC کنترل نرمال شما 7.5×10³/µL و SD آن 0.25 است (محدوده ±2SD: 7.0-8.0). نتیجه امروز 8.1 است. این یک هشدار است، نه رد قطعی. باید سایر قوانین را با دقت بررسی کنید. | هشدار |
| 1:3S | یک نتیجه خارج از محدوده Mean ±3SD قرار دارد. مثال: با همان کنترل WBC، نتیجه امروز 8.4 است (خارج از محدوده ±3SD: 6.75-8.25). این خطا معمولاً بزرگ و ناگهانی است. ران کاری باید رد شود. | تصادفی (بزرگ) |
| 2:2S | دو نتیجه متوالی در یک سمت میانگین و هر دو خارج از محدوده ±2SD هستند. مثال: نتیجه WBC دیروز 8.1 (>+2SD) و امروز 8.2 (>+2SD) است. این نشاندهنده شروع یک خطای سیستمی (مثلاً کاهش کیفیت یک معرف) است. ران کاری باید رد شود. | سیستمی |
| R:4S | اختلاف بین دو نتیجه متوالی (در یک سطح یا بین دو سطح مختلف کنترل) بیش از 4SD باشد. مثال: در یک ران، نتیجه کنترل نرمال برای پلاکت (PLT) در +2.1SD و نتیجه کنترل بالا در -2.3SD قرار میگیرد. اختلاف بین آنها (4.4SD) بیشتر از 4SD است. این نشاندهنده عدم دقت و خطای تصادفی بزرگ است. ران کاری باید رد شود. | تصادفی (بزرگ) |
| 3:1S | سه نتیجه متوالی در یک سمت میانگین و همگی خارج از محدوده ±1SD هستند. مثال: نتایج HGB شما برای سه روز متوالی 14.5، 14.6 و 14.5 بوده در حالی که محدوده +1SD شما 14.4 است. این یک خطای سیستمی کوچک اما مشخص است. | سیستمی |
| 10:X (یا 12:X) | ده نتیجه متوالی همگی در یک سمت خط میانگین قرار گیرند. مثال: برای ۱۰ روز متوالی، نتایج پلاکت شما همگی بالاتر از خط میانگین بودهاند، حتی اگر همگی داخل محدوده ±2SD باشند. این نشان میدهد میانگین فرآیند شما جابجا شده و نیاز به کالیبراسیون مجدد دارید. | سیستمی |
| 7:T | هفت نتیجه متوالی یک روند مداوم صعودی یا نزولی را نشان دهند. مثال: نتایج شمارش گلبول قرمز (RBC) برای هفت روز متوالی در حال کاهش است. این روند نشاندهنده یک خطای سیستمی تدریجی مانند تخریب آرام معرف Diluent است. | سیستمی (تدریجی) |
۹. راهنمای گامبهگام اقدامات اصلاحی
وقتی یک قانون Westgard نقض میشود، به جای وحشت، این راهنمای ساختاریافته را دنبال کنید. همیشه اقدامات خود را مستند کنید.
| نوع خطا (قوانین نقض شده) | علل احتمالی متداول در هماتولوژی | اقدامات اصلاحی گام به گام |
|---|---|---|
| خطای تصادفی (1:3S, R:4S) | – مخلوط کردن ناکافی یا بیش از حد – وجود حباب هوا یا لخته کوچک در نمونه کنترل – خطای سمپلینگ توسط پروب دستگاه – نوسان برق |
|
| خطای سیستمی (2:2S, 3:1S, 10:X, 7:T) | – خراب شدن یا نزدیک شدن به تاریخ انقضای معرفها (بهویژه Lyse) – تغییر لات نامبر معرفها – نیاز به کالیبراسیون (Drift) – گرفتگی جزئی در روزنههای شمارش (Aperture) – تغییر دمای آزمایشگاه |
|
۱۰. اشتباهات رایج و نحوه اجتناب
- مخلوط کردن ناکافی یا شدید کنترل: همیشه طبق دستورالعمل سازنده و به آرامی مخلوط کنید تا از نتایج کاذب جلوگیری شود.
- استفاده از کنترل سرد: همیشه اجازه دهید کنترل به دمای اتاق برسد. دمای پایین میتواند بر اندازه سلولها و نتایج HCT تأثیر بگذارد.
- خطاهای ثبت (Clerical Errors): نتایج را با دقت و بلافاصله در فرم یا نرمافزار صحیح وارد کنید. قابلیت “بارکدخوان” در دستگاهها این خطا را کاهش میدهد.
- نادیده گرفتن قانون هشدار (1:2S): این قانون را به عنوان یک زنگ خطر جدی بگیرید. نادیده گرفتن آن ممکن است منجر به بروز خطای غیرقابل قبول در ران بعدی شود.
۱۱. پرسشهای متداول (FAQ)
- چرا در فرایند کنترل کیفی هماتولوژی از سه سطح کنترل استفاده میشود؟
برای اطمینان از دقت و صحت دستگاه در محدودههای مختلف تشخیصی: پایین (پاتولوژیک، مثل آنمی یا ترومبوسیتوپنی)، نرمال و بالا (پاتولوژیک، مثل لکوسیتوز). این کار عملکرد خطی (Linearity) دستگاه را بهتر ارزیابی میکند. - تفاوت بین کنترل کیفی (QC) و کالیبراسیون چیست؟
کالیبراسیون عمل تنظیم کردن دستگاه است تا به مقادیر استاندارد و صحیح دست یابد (مانند تنظیم کردن یک ترازو با وزنه استاندارد). کنترل کیفی فرایند روزانهای است که بررسی میکند آیا دستگاه در همان حالت تنظیمشده و صحیح باقی مانده است یا خیر. - “دلتا چک” (Delta Check) در کنترل کیفی هماتولوژی چیست؟
مقایسه نتیجه فعلی یک بیمار با نتایج قبلی اوست. مثال: هموگلوبین یک بیمار دیروز 14 g/dL بوده و امروز (بدون سابقه خونریزی) 9 g/dL گزارش میشود. این تغییر شدید به کارشناس هشدار میدهد که احتمالاً خطایی در نمونهگیری (نمونه اشتباه) یا آنالیز رخ داده است. - چه زمانی باید آنالایزر را کالیبره کنیم؟
پس از تعویض قطعات اصلی، تعمیرات اساسی، یا زمانی که نتایج QC خطای سیستمی مداوم را نشان میدهند و با اقدامات دیگر (مثل تعویض معرف) رفع نمیشوند. - اگر ویال جدید کنترل نیز خارج از محدوده بود، مشکل چیست؟
مشکل به احتمال زیاد از کنترل نیست. به ترتیب بررسی کنید: ۱) معرفها (تاریخ، حجم، لات نامبر) ۲) عملکرد دستگاه (اجرای شستشو، بررسی خطاها) ۳) کالیبراسیون. - عمر مفید ویال کنترل پس از باز شدن چقدر است؟
این زمان توسط سازنده مشخص میشود (معمولاً بین ۱۴ تا ۳۰ روز). حتماً تاریخ باز شدن را روی ویال بنویسید و پس از انقضا از آن استفاده نکنید. - آیا میتوانم از کنترل تاریخ مصرف گذشته استفاده کنم؟
خیر، هرگز. سلولها و اجزای خون کنترل پس از تاریخ انقضا تخریب میشوند و نتایج حاصل از آن کاملاً بیاعتبار و گمراهکننده خواهد بود. - تفاوت “شیفت” (Shift) و “ترند” (Trend) در نمودار چیست؟
هر دو خطای سیستمی هستند. شیفت یک تغییر ناگهانی است که در آن چندین نقطه کنترل به طور ناگهانی در یک سمت جدید از میانگین قرار میگیرند (مثل قانون 10:X). ترند یک تغییر تدریجی و مداوم در یک جهت است (مثل قانون 7:T). - کنترل کیفی من قابل قبول است، اما نتایج بیماران عجیب به نظر میرسد. چه کاری باید انجام دهم؟
فوراً کار را متوقف کنید. کنترل کیفی فقط عملکرد تحلیلی دستگاه را بررسی میکند. ممکن است خطای پیشاتحلیلی (Pre-analytical) رخ داده باشد (نمونهگیری اشتباه، لخته شدن نمونه، تداخلدهندهها). نمونه بیمار را از نظر لخته یا همولیز بررسی کرده و در صورت لزوم درخواست نمونهگیری مجدد دهید. - تفاوت دقت (Precision) و صحت (Accuracy) چیست؟
دقت یعنی نتایج تکراری چقدر به هم نزدیک هستند (توسط SD سنجیده میشود و خطاهای تصادفی آن را کاهش میدهند). صحت یعنی نتایج چقدر به مقدار واقعی نزدیک هستند (توسط میانگین سنجیده میشود و خطاهای سیستمی آن را کاهش میدهند). - هر چند وقت یکبار باید کنترل کیفی را اجرا کنم؟
طبق استانداردها، حداقل یک بار در هر روز کاری که تست بیمار انجام میشود، باید QC اجرا گردد. همچنین پس از هر بار کالیبراسیون، تعویض معرف، یا تعمیرات دستگاه باید QC انجام شود. - اگر فقط یک پارامتر (مثلاً پلاکت) خارج از کنترل باشد چه؟
این معمولاً به مشکلی اشاره دارد که مختص همان پارامتر است. برای پلاکت، شایعترین علل شامل تجمع پلاکتی در خون کنترل (به دلیل مخلوط کردن ناکافی) یا گرفتگی جزئی در روزنه شمارش سلولی است. اقدامات اصلاحی را روی همان پارامتر متمرکز کنید. - کنترل کیفی خارجی (EQA) چیست؟
برنامه ارزیابی کیفی خارجی (External Quality Assessment) یا تست مهارت (Proficiency Testing)، فرآیندی است که در آن یک سازمان بیرونی نمونههای مجهول را برای آزمایشگاه شما ارسال میکند. شما نتایج را گزارش میدهید و عملکردتان با سایر آزمایشگاهها مقایسه میشود. این کار صحت کلی فرآیندهای شما را میسنجد. - آیا میتوانم به قابلیت QC خودکار دستگاه اعتماد کنم؟
این قابلیتها بسیار مفید هستند (مثلاً رسم خودکار نمودار و هشدار)، اما جایگزین قضاوت و تحلیل انسانی نمیشوند. شما به عنوان کارشناس، مسئول نهایی تفسیر این دادهها و تصمیمگیری برای اقدامات اصلاحی هستید. - آیا لازم است برای هر لات نامبر جدید معرف، QC جدیدی تعریف کنم؟
بله، اما نه به اندازه لات نامبر جدید کنترل. هنگام تغییر لات نامبر معرف، باید با اجرای چند سطح کنترل، تأیید کنید که نتایج با نتایج لات نامبر قبلی همخوانی دارد و شیفت قابل توجهی رخ نداده است. اگر شیفت بزرگی مشاهده شد، ممکن است نیاز به کالیبراسیون مجدد باشد.
۱۲. نتیجهگیری
کنترل کیفی هماتولوژی با استفاده از نمودار Levey-Jennings و قوانین Westgard، یک جزء ضروری و غیرقابل حذف برای تضمین کیفیت نتایج است. این ابزارها به آزمایشگاه اجازه میدهند تا قبل از اینکه خطاهای دستگاه بر نتایج بیماران تأثیر بگذارد، آنها را شناسایی و رفع کنند. اجرای دقیق و مداوم این فرآیند، همراه با آموزش مستمر کارکنان، مستندسازی دقیق و پیروی از استانداردهای بینالمللی مانند CLSI، منجر به افزایش اعتبار و اطمینان به نتایج آزمایشگاه میشود و نقش مستقیمی در بهبود سلامت بیماران دارد.
۱۳. منابع و مطالعه بیشتر
“`