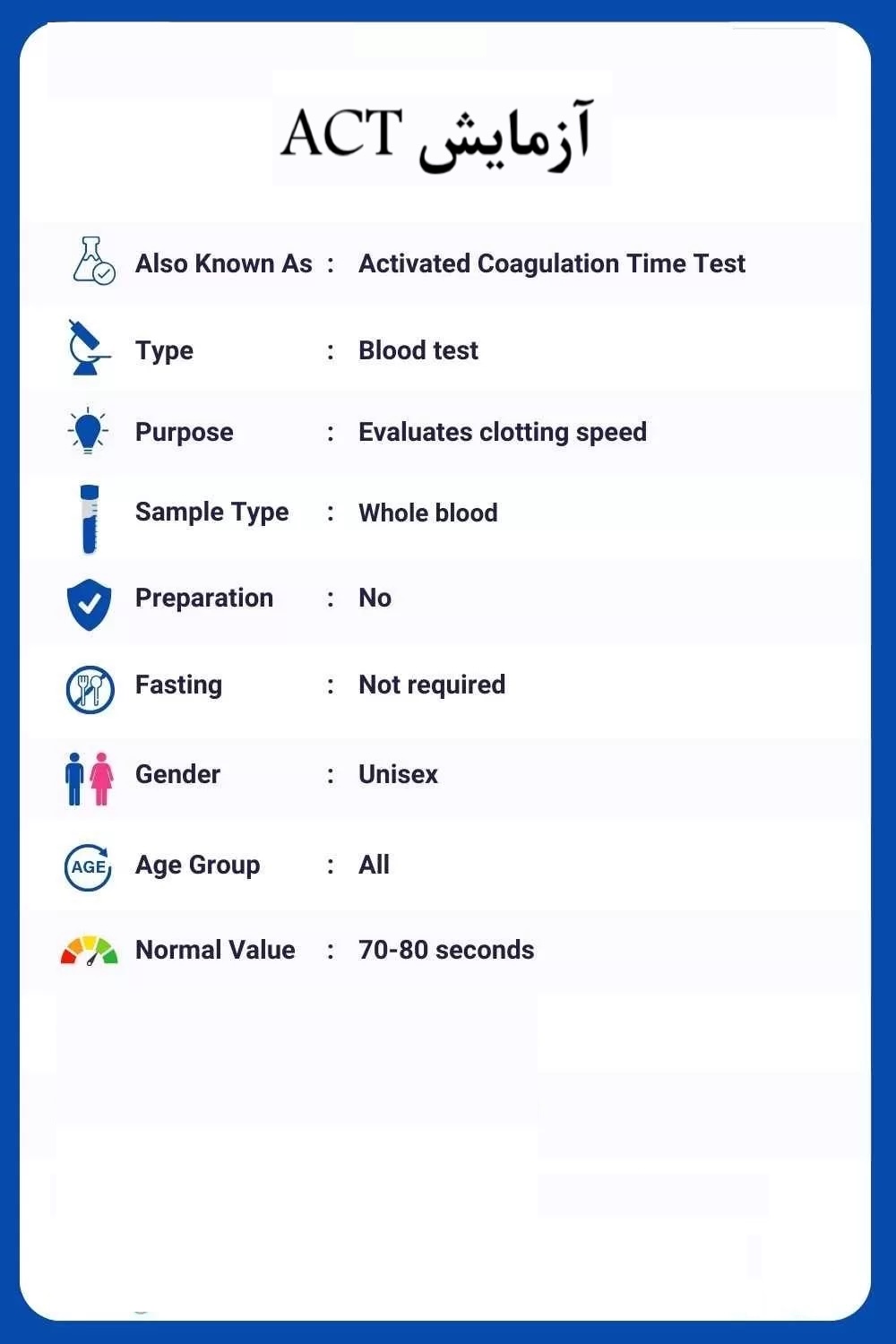
آزمایش ACT (Activated Clotting Time)؛ تفسیر، کاربردها و خطاهای آزمایش ACT
آزمایش ACT یا Activated Clotting Time یک تست پایبالینی سریع برای ارزیابی زمان لخته شدن خون کامل در بیماران تحت درمان با دوزهای بالای هپارین است. در جراحی قلب، آنژیوگرافی، آنژیوپلاستی، ECMO و دیالیز، آزمایش ACT نقش کلیدی در پایش ضدانعقاد، پیشگیری از لخته و کاهش خطر خونریزی دارد. در این مقاله به زبان ساده و در عین حال تخصصی، از روش انجام آزمایش ACT تا عوامل مؤثر، تفسیر نتایج، خطاهای شایع و مزایا و محدودیتهای این تست مهم را بررسی میکنیم.
جهت عضویت در کانال آموزشی هماتولوژی در تلگرام به لینک زیر مراجعه کنید:
https://t.me/hematology_education
فهرست مطالب آزمایش ACT
➤ مقدمهای بر آزمایش ACT و اهمیت آن در هماتولوژی
➤ کاربردهای بالینی آزمایش ACT در جراحی قلب، آنژیوگرافی، ECMO و دیالیز
➤ روش انجام آزمایش ACT (Activated Clotting Time) روی خون کامل
➤ عوامل مؤثر بر آزمایش ACT و تغییر زمان لخته شدن
➤ تفسیر نتایج آزمایش ACT: ACT بالا و ACT پایینتر از حد انتظار
➤ مزایا و محدودیتهای آزمایش ACT در مقایسه با PT و PTT
➤ جمعبندی و نکات کلیدی درباره آزمایش ACT
➤ سوالات متداول درباره آزمایش ACT (FAQ)
➤ منابع و مقالات پیشنهادی برای مطالعه بیشتر
مقدمهای بر آزمایش ACT یا Activated Clotting Time و نقش آن در پایش هپارین
آزمایش ACT یا Activated Clotting Time یکی از مهمترین و سریعترین آزمایشهای پایبالینی در حوزه علوم آزمایشگاهی و پزشکی است که برای ارزیابی توانایی انعقاد خون در شرایطی استفاده میشود که بیمار دوزهای بالا از هپارین دریافت کرده است. اهمیت این تست زمانی مشخص میشود که بدانیم بسیاری از آزمایشهای معمول انعقادی مانند PT و PTT در دوزهای بالای هپارین دیگر قابلیت ارزیابی دقیق اثر ضدانعقادی دارو را ندارند. به همین دلیل آزمایش ACT بهعنوان یک ابزار کلیدی در محیطهای بحرانی مانند اتاق عمل قلب، آنژیوگرافی، آنژیوپلاستی، ECMO و دیالیز مورد استفاده قرار میگیرد.
آزمایش ACT نشان میدهد که خون کامل یک فرد پس از افزودن یک فعالکننده مخصوص، چه مدت زمانی طول میکشد تا یک لخته پایدار تشکیل دهد. فعالکنندههایی مانند کائولین، سیلیکا یا سلایت مسیر داخلی و مسیر مشترک انعقاد را تحریک میکنند و سیستم انعقادی را وادار به واکنش مینمایند. سپس دستگاه ACT با روشهای مکانیکی، اپتیکی یا الکتریکی، لحظه تشکیل لخته را تشخیص داده و زمان را برحسب ثانیه گزارش میکند. این ویژگی که ACT با خون کامل انجام میشود، باعث شده فاکتورهایی مانند پلاکت، دما، هماتوکریت و وضعیت فیزیولوژیک بیمار، همگی بر نتیجه اثر بگذارند و این تست را به یک شاخص بسیار پویا و حساس تبدیل کنند.
در آزمایش ACT برخلاف PT و PTT، وضعیت پلاکتها، دمای بدن و همودیلوشن بهطور مستقیم روی نتیجه اثر میگذارند؛ بنابراین تفسیر آزمایش ACT باید همیشه همراه با ارزیابی وضعیت بالینی بیمار و سایر پارامترهای هماتولوژیک باشد.
اگر بهطور کلی میخواهید دید بهتری نسبت به آزمایشهای پایهای خون و مباحث مقدماتی هماتولوژی داشته باشید، پیشنهاد میشود مقاله
دوره جامع آموزش تصویری هماتولوژی فصل پنج: آزمایش های پایهای خون و مغز استخوان
را نیز مطالعه کنید تا ارتباط آزمایش ACT با سایر تستهای روتین خون را بهتر درک کنید.
کاربردهای بالینی آزمایش ACT در جراحی قلب، آنژیوگرافی، PCI، ECMO و دیالیز
کاربرد آزمایش ACT در جراحی قلب برجستهتر از هر جای دیگر است. در این جراحیها، خون بیمار از بدن خارج شده و وارد دستگاه بایپس قلبی–ریوی میشود. اگر خون در دستگاه لخته شود، میتواند پیامدهای فاجعهباری داشته باشد. به همین دلیل بیماران قبل و حین جراحی دوزهای بسیار بالای هپارین دریافت میکنند و ACT باید بهطور مداوم اندازهگیری شود. در این شرایط معمولاً هدف آن است که ACT بالاتر از ۴۰۰ تا ۴۸۰ ثانیه بماند تا خطر تشکیل لخته در سیستم خارجبدنی به حداقل برسد.
در آنژیوگرافی و آنژیوپلاستی نیز کنترل دقیق آزمایش ACT حیاتی است. بهعنوان مثال اگر ACT کمتر از حد مطلوب باشد، احتمال لخته شدن خون داخل کاتتر و ایجاد انسداد جدی در عروق کرونر وجود دارد. از سوی دیگر اگر بیش از حد بالا باشد، احتمال خونریزی افزایش مییابد. بنابراین تنظیم دوز هپارین بر اساس مقدار ACT بخشی از پروتکلهای استاندارد مداخلههای تهاجمی قلبی است.
در سیستمهای ECMO و دیالیز نیز به دلیل وجود سطوح خارجی فراوان که خون با آنها تماس دارد، پایش مداوم ACT ضروری است تا از تشکیل لخته در سیستم جلوگیری شود. در چنین شرایطی، آزمایش ACT کمک میکند تعادلی میان پیشگیری از لخته و جلوگیری از خونریزی ایجاد شود و تیم درمان بتواند دوز هپارین را بهصورت پویا تنظیم کند.
مقدار نرمال ACT
مقادیر مرجع معمول:
| وضعیت | مقدار ACT |
|---|---|
| افراد سالم (بدون هپارین) | 70–120 ثانیه |
| جراحی قلب (هدف) | 400–480 ثانیه یا بیشتر |
| آنژیوگرافی | 250–350 ثانیه |
(مقادیر ممکن است بر اساس دستگاه و کیت متفاوت باشد.)
روش انجام آزمایش ACT (Activated Clotting Time) روی خون کامل
روش انجام آزمایش ACT نسبتاً ساده است، اما نیاز به دقت زیادی دارد. پس از نمونهگیری خون کامل از بیمار، نمونه وارد لوله یا کارتریج مخصوص ACT میشود که حاوی فعالکننده است. سپس خون در دمای ۳۷ درجه سانتیگراد نگه داشته میشود تا شبیه شرایط طبیعی بدن باشد. دستگاه پس از فعالسازی مسیر انعقادی، لحظه تشکیل لخته را تشخیص داده و زمان نهایی را اعلام میکند. نکته مهم این است که ACT باید فوراً پس از نمونهگیری انجام شود، زیرا هرگونه تأخیر در آزمایش باعث تغییرات غیرقابلپیشبینی در نتیجه میشود.
در برخی دستگاهها، خون مستقیماً داخل کارتریجهای یکبارمصرف ریخته میشود که هم فعالکننده و هم حسگر تشخیص لخته در آن تعبیه شده است. در برخی سیستمها نیز نمونه ابتدا وارد لوله حاوی فعالکننده شده و سپس به محفظه دستگاه منتقل میشود. در هر دو حالت، کنترل دقیق حجم نمونه، دما، زمان و اختلاط مناسب با فعالکننده برای بهدست آوردن نتیجه قابل اعتماد در آزمایش ACT ضروری است.
| ویژگی | ACT | PTT |
|---|---|---|
| نمونه | خون کامل | پلاسما |
| زمان انجام | 1–3 دقیقه | 30–45 دقیقه |
| مناسب برای | هپارین زیاد | هپارین درمانی معمول |
| محل انجام | کنار تخت بیمار | آزمایشگاه |
| حساسیت | کم | زیاد |
نمونهگیری از مسیرهایی که با سرمهای حاوی هپارین یا سالین شستشو داده شدهاند، میتواند باعث آلودگی نمونه و طولانی شدن یا کاهش کاذب زمان ACT شود. بنابراین بهترین روش، نمونهگیری از یک رگ محیطی جدید و دور از محل تزریق دارو است.
در بسیاری از پروتکلهای آموزشی هماتولوژی، انجام صحیح نمونهگیری، تهیه اسمیر و رنگآمیزی صحیح اسمیر خون محیطی اهمیت زیادی دارد. اگر علاقهمندید در کنار یادگیری آزمایش ACT، مهارتهای میکروسکوپی خود را نیز تقویت کنید، پیشنهاد میشود مقاله
روش رنگ آمیزی رایت گیمسا (Wright-Giemsa Staining Method): آموزش کامل مراحل، نکات و کنترل کیفی
را حتماً مطالعه کنید.
عوامل مؤثر بر نتایج آزمایش ACT و تغییر زمان لخته شدن
درک عوامل مؤثر بر ACT برای تفسیر صحیح آن ضروری است. یکی از مهمترین عوامل، پلاکتها هستند. چون آزمایش ACT روی خون کامل انجام میشود، وجود پلاکتهای سالم برای تشکیل لخته ضروری است. بنابراین بیمارانی که دچار ترومبوسیتوپنی هستند یا داروهای ضد پلاکتی استفاده میکنند، معمولاً ACT طولانیتری دارند. داروهایی چون آسپرین و کلوپیدوگرل عملکرد پلاکتها را مهار میکنند و این تأثیر بهطور مستقیم در ACT منعکس میشود.
در کنار پلاکتها، هیپوترمی نیز یکی از عوامل مهم افزایش ACT است. در دمای پایین فعالیت فاکتورهای انعقادی کاهش مییابد و عملکرد پلاکتها نیز مختل میشود. به همین دلیل بیماران در جراحی قلب که اغلب هیپوترمیک هستند، به طور طبیعی ACT بسیار طولانیتری دارند. دمای محیط، دمای نمونه و دمای دستگاه همگی میتوانند در نتیجه آزمایش ACT اثرگذار باشند و باید تا حد امکان در محدوده استاندارد نگه داشته شوند.
دوز هپارین نیز از اصلیترین پارامترهایی است که ACT را تغییر میدهد. هرچه دوز هپارین بیشتر باشد، عملکرد فاکتورهای انعقادی بهویژه ترومبین بیشتر مهار میشود و تشکیل لخته دیرتر اتفاق میافتد. در دوزهای بالا، ACT نسبت به هپارین حساستر از هر آزمایش دیگری است. البته در مواردی ممکن است بیمار نسبت به هپارین مقاوم باشد که این حالت با نام Heparin Resistance شناخته میشود و در چنین شرایطی ACT کمتر از حد انتظار افزایش مییابد.
عامل دیگری که در جراحیها بهویژه جراحی قلب بسیار دیده میشود، همودیلوشن است. رقیق شدن خون با محلولهای پریم یا حجم بالای سرم باعث کاهش غلظت فاکتورهای انعقادی و پلاکتها میشود. این کاهش غلظت طبیعتاً تشکیل لخته را کندتر کرده و باعث افزایش آزمایش ACT میشود. همچنین کمبودهای واقعی فاکتورهای انعقادی مانند XII، XI، IX و VIII نیز میتوانند باعث افزایش غیرطبیعی ACT شوند. سطح پایین فیبرینوژن نیز از جمله عوامل دیگر افزایش ACT است، زیرا فیبرینوژن برای تشکیل لخته نهایی ضروری است.
تفسیر نتایج آزمایش ACT: ACT بالا، ACT پایین و ارتباط با هپارین
تفسیر نتایج آزمایش ACT باید با توجه به وضعیت بالینی بیمار انجام شود. اگر ACT بالا باشد، معمولاً نشاندهنده وجود هپارین زیاد، هیپوترمی، پلاکت کم یا اختلال عملکرد آن، کمبود فاکتورهای انعقادی، همودیلوشن یا مصرف داروهای ضد پلاکت است. در برخی موارد افزایش ACT میتواند نشانهای از مراحل اولیه DIC باشد. برعکس، ACT پایینتر از حد انتظار ممکن است بیانگر دریافت ناکافی هپارین، مقاومت به هپارین، وجود فاکتورهای خنثیکننده هپارین یا خطاهای نمونهگیری مانند آلودگی خون با سالین باشد.
در پروتکلهای بالینی، معمولاً یک مقدار پایه (Baseline ACT) قبل از تزریق هپارین اندازهگیری میشود و سپس در طول جراحی یا مداخله، ACT در فواصل مشخص پایش میگردد. هدف این است که ACT در محدودهای حفظ شود که خطر لخته شدن خون در سیستم خارجبدنی یا کاتتر کاهش یابد ولی در عین حال خطر خونریزی غیرضروری هم زیاد نشود. بنابراین تفسیر ACT همیشه باید نسبی و نسبت به مقدار پایه هر بیمار انجام شود.
مزایا و محدودیتهای آزمایش ACT در مقایسه با PT و PTT
با وجود برخی محدودیتها، آزمایش ACT مزایای فراوانی دارد. این تست بسیار سریع است و معمولاً در مدت یک تا سه دقیقه نتیجه میدهد، بنابراین برای شرایطی که زمان حیاتی است، مانند اتاق عمل یا آنژیوگرافی ایدهآل میباشد. انجام این آزمایش به تجهیزات پیچیده نیاز ندارد و در کنار تخت بیمار قابل انجام است. همچنین در دوزهای بالای هپارین، ACT بهترین و قابلاعتمادترین شاخص برای پایش اثر دارو محسوب میشود.
با این حال محدودیتهای آزمایش ACT نیز باید مورد توجه قرار گیرد. نتایج آن بهشدت تحت تأثیر وضعیت پلاکتها، دما و حتی نوع دستگاه قرار دارد و این باعث میشود که مقادیر بهراحتی بین مراکز مختلف قابل مقایسه نباشند. علاوه بر این، دقت ACT در دوزهای پایین هپارین کمتر است و برای هپارینتراپی معمول، روشهایی مانند PTT یا Anti-Xa مناسبتر هستند. همچنین انجام صحیح ACT نیازمند تجربه و مهارت است و هرگونه خطا در نمونهگیری میتواند بهطور جدی نتیجه را تغییر دهد.
برای استفاده بهینه از آزمایش ACT، توصیه میشود هر مرکز درمانی محدودههای مرجع، پروتکلهای داخلی و نوع دستگاه خود را بهطور دقیق تعریف و مستندسازی کند و آموزش کافی به پرسنل نمونهگیری و بخش هماتولوژی ارائه دهد.
جمعبندی و نکات کلیدی درباره آزمایش ACT
در مجموع، آزمایش ACT ابزاری ارزشمند و حیاتی برای ارزیابی عملکرد انعقادی خون در شرایط بحرانی است. سرعت بالا، سهولت انجام و حساسیت مناسب در دوزهای زیاد هپارین باعث شده این تست به انتخاب اول در بسیاری از پروسیجرهای تهاجمی و جراحیهای پیچیده تبدیل شود. شناخت کامل عوامل مؤثر بر نتیجه، آگاهی از محدودیتها و تفسیر صحیح آن میتواند نقش مهمی در بهبود تصمیمگیریهای بالینی و ایمنی بیمار داشته باشد.
سوالات متداول درباره آزمایش ACT (FAQ)
۱. آزمایش ACT چیست و چه چیزی را اندازهگیری میکند؟
آزمایش Activated Clotting Time مدت زمانی را اندازهگیری میکند که خون کامل پس از تماس با یک فعالکننده مخصوص، برای تشکیل لخته پایدار نیاز دارد. این تست بهخصوص در شرایطی که دوز هپارین بالا است برای پایش اثر ضدانعقادی دارو استفاده میشود.
۲. تفاوت آزمایش های ACT با PTT در چیست؟
PTT روی پلاسما انجام میشود و برای پایش هپارین درمانی معمول و بررسی مسیر داخلی انعقاد کاربرد دارد، در حالیکه ACT روی خون کامل انجام میشود، به وضعیت پلاکتها و دما حساس است و در دوزهای بالای هپارین (مثلاً در جراحی قلب) کاربرد اصلی دارد.
۳. محدوده نرمال آزمایش Activated Clotting Time چقدر است؟
مقدار نرمال ACT در افراد سالم معمولاً حدود ۷۰ تا ۱۲۰ ثانیه است، اما در جراحی قلب هدف میتواند بالاتر از ۴۰۰–۴۸۰ ثانیه و در آنژیوپلاستی حدود ۲۵۰–۳۵۰ ثانیه باشد. این مقادیر بسته به دستگاه و پروتکل هر مرکز متفاوت است.
۴. در چه مواردی آزمایش Activated Clotting Time درخواست میشود؟
این آزمایش بیشتر در جراحی قلب با استفاده از دستگاه بایپس، آنژیوگرافی و آنژیوپلاستی (PCI)، ECMO، دیالیز و سایر روشهای تهاجمی که نیاز به دوزهای بالای هپارین دارند درخواست میشود.
۵. ACT بالا به چه معناست؟
ACT بالا معمولاً نشاندهنده اثر زیاد هپارین، هیپوترمی، ترومبوسیتوپنی، اختلال عملکرد پلاکتی، همودیلوشن، کمبود فاکتورهای انعقادی یا مصرف داروهای ضد پلاکتی است. در برخی موارد، ACT بالا میتواند نشانهای از DIC نیز باشد.
۶. ACT پایینتر از حد انتظار چه مفهومی دارد؟
اگر با وجود تزریق هپارین، ACT کمتر از حد مورد انتظار باشد، ممکن است بیمار دوز ناکافی هپارین دریافت کرده باشد، یا دچار مقاومت به هپارین باشد، یا فاکتورهای خنثیکننده هپارین در خون او وجود داشته باشد. خطاهای نمونهگیری نیز میتوانند ACT را بهطور کاذب پایین گزارش کنند.
۷. مهمترین خطاهای پیشتحلیلی در ACT چیست؟
نمونهگیری از مسیرهای حاوی سالین یا هپارین، تأخیر در انجام تست پس از نمونهگیری، نگهداری نامناسب نمونه، عدم اختلاط صحیح خون با فعالکننده و کنترل نکردن دمای دستگاه از مهمترین خطاهای پیشتحلیلی در آزمایش ACT هستند.
۸. آیا داروهای ضد پلاکتی روی ACT تأثیر دارند؟
بله، داروهایی مانند آسپرین، کلوپیدوگرل و سایر مهارکنندههای پلاکتی میتوانند به دلیل کاهش عملکرد پلاکتها باعث افزایش Activated Clotting Time شوند، زیرا ACT روی خون کامل انجام میشود و به عملکرد پلاکت حساس است.
۹. ارتباط آزمایش ACT با دمای بدن چیست؟
در هیپوترمی، فعالیت فاکتورهای انعقادی و پلاکتها کاهش مییابد و در نتیجه زمان لخته شدن و مقدار ACT افزایش پیدا میکند. بنابراین هنگام تفسیر ACT در جراحی قلب یا شرایطی که دمای بدن پایین آورده شده، باید این موضوع را در نظر گرفت.
۱۰. چه زمانی به جای ACT باید از تستهایی مثل Anti-Xa استفاده کرد؟
در هپارینتراپی معمول (دوزهای پایین تا متوسط) و زمانی که دقت بیشتری برای پایش اثر هپارین لازم است، استفاده از PTT یا Anti-Xa مناسبتر است. این آزمایش بیشتر در دوزهای بسیار بالای هپارین و در محیطهای بحرانی مانند اتاق عمل استفاده میشود.
منابع و پیشنهادهایی برای مطالعه بیشتر درباره آزمایش ACT
NCBI – National Center for Biotechnology Information
PubMed – مقالات تخصصی در مورد Activated Clotting Time و Heparin Monitoring
NCBI Bookshelf – کتابهای مرجع هماتولوژی و انعقاد خون
دوره جامع آموزش تصویری هماتولوژی فصل پنج: آزمایش های پایهای خون و مغز استخوان | Heamostica
روش رنگ آمیزی رایت گیمسا (Wright-Giemsa Staining Method): آموزش کامل مراحل، نکات و کنترل کیفی | Heamostica
“`
