بوردتلا پرتوسیس (Bordetella pertussis) باکتری گرممنفی عامل اصلی بیماری سیاهسرفه یا پرتوزیس است که عفونت تنفسی شدید بهویژه در نوزادان ایجاد میکند. این مقاله جامع به بررسی میکروبیولوژی باکتری پرتوزیس، پاتوژنز عفونت سیاهسرفه، اپیدمیولوژی جهانی و اهمیت سیاهسرفه در ایران، مراحل بیماری پرتوسیس، روشهای تشخیص بوردتلا پرتوسیس، درمان عفونت پرتوسیس و استراتژیهای پیشگیری از سیاهسرفه با واکسن میپردازد. تمرکز بر resurgence پرتوسیس در ایران علیرغم واکسیناسیون بالا، چالشهای مقاومت آنتیبیوتیکی و نیاز به boosters برای کنترل بیماری بوردتلا پرتوزیس است.
جهت عضویت در کانال آموزشی در تلگرام به لینک زیر مراجعه کنید:
https://t.me/hematology_education
فهرست مطالب بررسی بوردتلا پرتوزیس و سیاهسرفه
- مقدمه بر بوردتلا پرتوسیس و بیماری پرتوزیس
- میکروبیولوژی باکتری بوردتلا پرتوسیس و عوامل ویرولانس سیاهسرفه
- پاتوژنز عفونت بوردتلا پرتوزیس و مکانیسمهای بیماریزایی پرتوسیس
- اپیدمیولوژی جهانی و اهمیت بوردتلا پرتوسیس در ایران و شیوع سیاهسرفه
- مراحل بیماری سیاهسرفه ناشی از بوردتلا پرتوزیس
- تشخیص بوردتلا پرتوسیس و روشهای آزمایشگاهی پرتوزیس
- درمان عفونت بوردتلا پرتوزیس و مدیریت سیاهسرفه
- پیشگیری و واکسن علیه بوردتلا پرتوزیس و کنترل پرتوزیس
- چالشهای فعلی بوردتلا پرتوزیس و اهمیت سیاهسرفه در ایران
بوردتلا پرتوسیس: بررسی جامع و اهمیت آن در ایران
مقدمه بر بوردتلا پرتوسیس و بیماری پرتوزیس
بوردتلا پرتوسیس (*Bordetella pertussis*) یک باکتری گرممنفی، هوازی و کپسولدار است که عامل اصلی بیماری سیاهسرفه (پرتوزیس یا whooping cough) میباشد. این بیماری عفونی تنفسی، بهویژه در نوزادان و کودکان خردسال، میتواند شدید و حتی کشنده باشد. سیاهسرفه با سرفههای شدید و طولانیمدت همراه است که میتواند منجر به مشکلات تنفسی، آپنه (توقف تنفس) و عوارض جانبی مانند پنومونی، تشنج یا حتی مرگ شود. تاریخچه شناسایی این باکتری به سال ۱۹۰۶ میلادی بازمیگردد، زمانی که ژول بوردت و اکتاو گنگو آن را از بیماران مبتلا به سیاهسرفه جدا کردند. اگرچه واکسنهای مؤثری علیه آن توسعه یافته، اما در سالهای اخیر، resurgence (بازگشت) بیماری در بسیاری از کشورها، از جمله ایران، مشاهده شده است. این بازگشت عمدتاً به دلیل کاهش ایمنی واکسنمحور (waning immunity)، تغییرات ژنتیکی در باکتری و پوشش ناکافی boosters در بزرگسالان است.
اهمیت سیاهسرفه در سطح جهانی قابل توجه است: سازمان بهداشت جهانی (WHO) تخمین میزند که سالانه حدود ۱۶ میلیون مورد ابتلا و بیش از ۱۹۵ هزار مرگ، عمدتاً در کشورهای در حال توسعه، رخ میدهد. در ایران، علیرغم پوشش واکسیناسیون بالا (بیش از ۹۵ درصد از سال ۱۹۸۸)، بیماری همچنان اندمیک است و شیوع آن در سالهای اخیر افزایش یافته، که این امر نیاز به استراتژیهای پیشگیری پیشرفتهتر را برجسته میکند.
میکروبیولوژی باکتری بوردتلا پرتوسیس و عوامل ویرولانس سیاهسرفه
بوردتلا پرتوسیس یک باکتری کوکو باسیل پلئومورفیک (با اشکال متغیر) است که غیرمتحرک بوده و کپسول دارد. این باکتری کاتالاز مثبت و اکسیداز مثبت است، اما نیترات را احیا نمیکند و اورهآز منفی است. برای رشد، نیاز به محیطهای غنیشده مانند آگار بوردت-گنگو (Bordet-Gengou agar) یا آگار Regan-Lowe دارد که حاوی خون یا زغال فعال برای خنثیسازی مهارکنندهها است. باکتری در چهار فاز رشد میکند: فاز ۱ (ویرولانت، تازه جدا شده)، فاز ۲ و ۳ (متوسط) و فاز ۴ (غیرویرولانت).
عوامل ویرولانس کلیدی عبارتند از:
- توکسین پرتوسیس (Pertussis Toxin – PT): یک توکسین AB که باعث افزایش AMP حلقوی، لکوسیتوز و اختلال در ایمنی میزبان میشود.
- آدنیلات سیکلاز-هماگلوتینین (Adenylate Cyclase Toxin – ACT): فعالیت نوتروفیلها و ماکروفاژها را مهار میکند.
- تراکئال سیتوتوکسین (Tracheal Cytotoxin – TCT): باعث آسیب به سلولهای اپیتلیال تراشه و دفع مژکها میشود.
- درمونکروتیک توکسین (Dermonecrotic Toxin – DNT): باعث نکروز بافتی.
- هماگلوتینین فیلامنتوس (Filamentous Hemagglutinin – FHA): برای چسبندگی به سلولهای میزبان ضروری است.
- فیمبریا (Fimbriae – FIM): در چسبندگی نقش دارد.
- پرتاکتین (Pertactin – PRN): پروتئین غشایی خارجی که در چسبندگی و مقاومت به فاگوسیتوز کمک میکند.
سیستم تنظیمکننده دوجزئی *bvgAS* (Bordetella virulence gene system) بیان ژنهای ویرولانس را کنترل میکند. باکتری نسبت به آنتیبیوتیکهایی مانند اریترومایسین حساس است، اما موارد مقاومت گزارش شده است. همچنین، گونههای مشابه مانند *B. parapertussis* و *B. bronchiseptica* میتوانند بیماریهای مشابه ایجاد کنند، اما پرتوزیس عمدتاً توسط *B. pertussis* است.
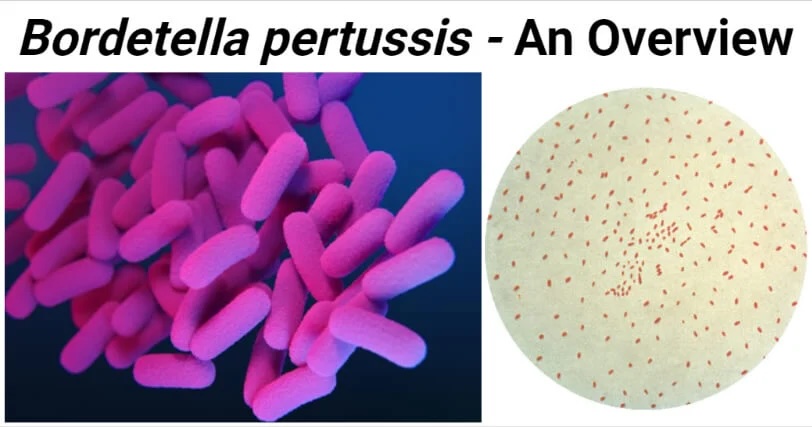
شکل: سمت چپ- تصویر پزشکی از باکتریهای بوردتلا پرتوسیس مقاوم به دارو. منبع تصویر: CDC-واحد هماهنگی و استراتژی مقاومت آنتیبیوتیکی. سمت راست- یک فتومیکروگراف از نمونه کشت که با روش رنگآمیزی گرم پردازش شده، و حضور باکتریهای گرممنفی بوردتلا پرتوسیس را نشان میدهد. منبع تصویر: CDC.
پاتوژنز
پاتوژنز پرتوسیس شامل مراحل چسبندگی، تکثیر محلی و تولید توکسین است. باکتری از طریق قطرات تنفسی وارد مجاری تنفسی فوقانی میشود و با استفاده از FHA، FIM و PRN به سلولهای اپیتلیال مژکدار تراشه و برونشها میچسبد. توکسینها ایمنی محلی را مختل میکنند: PT باعث لکوسیتوز و کاهش فاگوسیتوز میشود، ACT فعالیت سلولهای ایمنی را مهار میکند، و TCT باعث آسیب به مژکها و التهاب میشود.
باکتری سیستم ایمنی را فریب میدهد با سرکوب پاسخ T-لنفوسیت، افزایش IL-10 (سیتوکین ضدالتهابی) و جلوگیری از مهاجرت نوتروفیلها. در نوزادان، بیماری شدیدتر است و میتواند منجر به برونشیت نکروزان، فشار خون ریوی، انسفالوپاتی و مرگ شود. بزرگسالان اغلب علائم خفیف یا بدون علامت دارند و به عنوان مخزن عفونت عمل میکنند. ایمنی طبیعی یا واکسنمحور عمدتاً هومورال است (آنتیبادی علیه PT، FHA، PRN)، اما ایمنی سلولی (Th1/Th17) نیز نقش دارد. باکتری میتواند داخلسلولی زنده بماند و از ایمنی فرار کند.
اپیدمیولوژی جهانی و اهمیت بوردتلا پرتوسیس در ایران و شیوع سیاهسرفه
در سطح جهانی، پرتوسیس اندمیک است و هر ۳-۵ سال شیوع دورهای دارد. WHO گزارش میدهد که در سال ۲۰۱۸، بیش از ۱۵۱ هزار مورد تاییدشده وجود داشت، اما تخمین واقعی بالاتر است. بیشترین بار بیماری در کشورهای در حال توسعه است، جایی که واکسیناسیون ناکافی است. در کشورهای توسعهیافته، resurgence از دهه ۱۹۸۰ مشاهده شده، عمدتاً به دلیل waning immunity واکسن آسیلولار (aP) و تغییرات ژنتیکی باکتری (مانند ptxP3 allele).
در ایران، پرتوسیس علیرغم پوشش واکسیناسیون بالا (۹۹ درصد در سالهای اخیر) resurgence نشان داده است. شیوع از ۰.۷۴ مورد در ۱۰۰ هزار نفر در ۲۰۰۹ به ۱.۵۳ در ۲۰۱۵ افزایش یافته. مطالعات نشان میدهد که نوزادان زیر یک سال (بهویژه زیر دو ماه) بیشترین موارد را دارند: ۶۲.۶۶ درصد موارد مشکوک از ۲۰۱۲ تا ۲۰۱۸ در این گروه سنی بودند. در تهران، ۷۹.۹ درصد موارد مشکوک زیر سه ماه بودند و ۲۰.۱ درصد تایید آزمایشگاهی شد. میانگین سالانه موارد تاییدشده در ۲۰۰۸-۲۰۱۱: ۲۹۳ در ۱۰۰ هزار برای زیر دو ماه و ۱۰۳ برای ۲-۱۲ ماه.
عوامل resurgence در ایران شامل waning immunity در نوجوانان و بزرگسالان، تراکم جمعیت، مهاجران افغان واکسینهنشده، و جهشهای ژنتیکی باکتری (نرخ جهش ۱۰ برابر جهانی) است. مطالعات سرواپیدمیولوژیک نشاندهنده گردش بالا در بزرگسالان است. همچنین، مقاومت به ماکرولیدها از ۲۰۱۴ گزارش شده. در منطقه مدیترانه شرقی (EMR)، ایران بخشی از بار بالا را دارد، با ۲۴.۴-۴۶ درصد موارد در افراد غیرواکسینه. مرگومیر بالا در نوزادان (تا ۹۰ درصد در موارد شدید) و عوارض مانند تشنج (۱.۹-۴۰ درصد) مشاهده میشود. انتقال عمدتاً هوابرد از افراد علامتدار یا بدون علامت است.
مراحل بیماری سیاهسرفه ناشی
بیماری سه مرحله دارد:
- مرحله کاتارال (Catarrhal, ۱-۲ هفته): علائم شبیه سرماخوردگی مانند آبریزش بینی، عطسه، تب خفیف و سرفه ملایم. این مرحله بیشترین مسریبودن را دارد.
- مرحله پاروکسیسمال (Paroxysmal, ۱-۶ هفته): سرفههای شدید و حملهای (پاروکسیسم)، اغلب ۱۵-۲۰ سرفه در هر حمله، همراه با صدای “ویپینگ” (whoop) هنگام دم. میتواند منجر به استفراغ، آپنه و سیانوز شود.
- مرحله کونوالسانس (Convalescent, هفتهها تا ماهها): سرفهها کاهش مییابند، اما ممکن است عود کنند.
در نوزادان، ویپینگ ممکن است وجود نداشته باشد و آپنه غالب است. بزرگسالان اغلب سرفه مزمن بدون ویپینگ دارند. دوره نهفتگی ۷-۱۰ روز است.
تشخیص بوردتلا پرتوسیس و روشهای آزمایشگاهی پرتوسیس
تشخیص بالینی بر اساس علائم، اما تایید آزمایشگاهی ضروری است:
- کشت: از آسپیرات یا swab نازوفارنکس، حساسیت ۱۵-۴۵ درصد (به دلیل آنتیبیوتیک یا زمان نمونهبرداری).
- PCR: حساستر (تا ۹۰ درصد)، برای تشخیص DNA باکتری.
- سرولوژی: اندازهگیری آنتیبادی IgG/IgA علیه PT یا FHA، مفید برای بزرگسالان.
- تشخیص افتراقی: شامل عفونتهای ویروسی (RSV، آدنوویروس)، سایر بوردتلا، مایکوپلاسما.
در ایران، مطالعات نشاندهنده positivity ۲ درصد با کشت و ۹ درصد با qPCR است.
درمان
درمان عمدتاً حمایتی است:
- آنتیبیوتیکها: اریترومایسین، آزیترومایسین یا کلاریترومایسین برای کاهش انتقال (اگر زود شروع شود)، اما علائم پاروکسیسم را تغییر نمیدهد.
- حمایتی: هیدراتاسیون، اکسیژن، مانیتورینگ تنفسی. در موارد شدید، بستری در ICU و ونتیلاتور.
- پیشگیری پس از تماس: پروفیلاکسی آنتیبیوتیکی برای تماسهای نزدیک.
مقاومت آنتیبیوتیکی در ایران گزارش شده.
پیشگیری و واکسن
پیشگیری بر پایه واکسیناسیون است:
- واکسن کامل سلولی (wP): از دهه ۱۹۴۰، مؤثر اما عوارض مانند تب و تشنج.
- واکسن آسیلولار (aP): ایمنتر، اما ایمنی کوتاهمدتتر (Th2 vs. Th1/Th17 در wP).
- برنامه جهانی: DTaP در ۲،۴،۶ ماه، boosters در ۱۸ ماه و ۴-۶ سال، Tdap برای بزرگسالان و بارداران.
در ایران، برنامه EPI از ۱۹۸۴: DTP (wP) در ۲،۴،۶ ماه، boosters در ۱۸ ماه و ۶ سال. پوشش ۹۹ درصد، اما compliance booster دوم ۶۳.۳ درصد. پیشنهاد: Tdap برای بارداران (۲۰-۳۲ هفته) و boosters نوجوانان.
چالشهای فعلی
چالشها شامل waning immunity، جهش باکتری، تشخیص ضعیف و عدم boosters بزرگسالان است. در ایران، اهمیت پرتوزیس به دلیل بار بالا در نوزادان، resurgence علیرغم واکسیناسیون، و نقش مهاجران برجسته است. مطالعات نشاندهنده نیاز به نظارت ژنومی، مقاومت آنتیبیوتیکی و واکسیناسیون مادران است. بدون استراتژیهای جدید، موارد میتواند افزایش یابد، بهویژه در استانهای مرکزی مانند تهران و قم. پیشنهادها: بهبود تشخیص، boosters منظم و واکسیناسیون بارداران برای حفاظت از نوزادان.
سوالات رایج
۱. بوردتلا پرتوسیس چیست؟
بوردتلا پرتوزیس یک باکتری گرممنفی هوازی است که عامل اصلی بیماری سیاهسرفه یا پرتوزیس میباشد و عفونت تنفسی شدیدی ایجاد میکند.
۲. علائم اصلی سیاهسرفه ناشی از بوردتلا پرتوسیس چیست؟
علائم شامل سرفههای شدید پاروکسیسمال، صدای ویپینگ، آپنه، سیانوز و در مراحل اولیه علائم شبیه سرماخوردگی است.
۳. چگونه بوردتلا پرتوسیس منتقل میشود؟
انتقال عمدتاً از طریق قطرات تنفسی هوابرد از افراد علامتدار یا بدون علامت رخ میدهد.
۴. واکسنهای موجود برای پیشگیری از پرتوسیس کدامند؟
واکسنهای کامل سلولی (wP) و آسیلولار (aP) مانند DTaP برای کودکان و Tdap برای بزرگسالان و بارداران.
۵. چرا سیاهسرفه در ایران resurgence نشان داده است؟
به دلیل کاهش ایمنی واکسن، جهشهای ژنتیکی باکتری، پوشش ناکافی boosters و عوامل جمعیتی مانند مهاجران.
۶. روشهای تشخیص بوردتلا پرتوسیس چیست؟
شامل کشت، PCR، سرولوژی و تشخیص بالینی با تمرکز بر نمونهبرداری نازوفارنکس.
۷. درمان استاندارد عفونت پرتوسیس چگونه است؟
آنتیبیوتیکهایی مانند آزیترومایسین برای کاهش انتقال و درمان حمایتی مانند اکسیژن و هیدراتاسیون.
۸. بوردتلا پرتوسیس در نوزادان چگونه ظاهر میشود؟
اغلب با آپنه، سیانوز و بدون صدای ویپینگ، که میتواند منجر به عوارض شدید و مرگ شود.
۹. عوامل ویرولانس کلیدی بوردتلا پرتوسیس کدامند؟
توکسین پرتوزیس (PT)، آدنیلات سیکلاز (ACT)، FHA، FIM و PRN که در چسبندگی و اختلال ایمنی نقش دارند.
۱۰. اهمیت واکسیناسیون مادران باردار در کنترل پرتوسیس چیست؟
واکسیناسیون Tdap در بارداری ایمنی passive به نوزادان منتقل میکند و از عفونت شدید در ماههای اول زندگی جلوگیری میکند.
۱۱. مقاومت آنتیبیوتیکی در بوردتلا پرتوسیس در ایران چقدر شایع است؟
موارد مقاومت به ماکرولیدها از سال ۲۰۱۴ گزارش شده و نیاز به نظارت دارد.
۱۲. مراحل بیماری سیاهسرفه چند تا است و هر کدام چقدر طول میکشد؟
سه مرحله: کاتارال (۱-۲ هفته)، پاروکسیسمال (۱-۶ هفته) و کونوالسانس (هفتهها تا ماهها).
جهت مذالعه بیشتر به لینک زیر مراجعه کنید:
